일 종합병원 중환자실의 섬망 발생 및 중재 현황과 의료진의 섬망 인식 조사
Investigation of Delirium Occurrence and Intervention Status in Intensive Care Unit at a Hospital and Perception of Delirium by Medical Staff
Article information
Trans Abstract
Purpose
This study aims to investigate the status of delirium intervention in adult intensive care unit (ICU) patients and the perception of this delirium by medical staff.
Methods
This retrospective study involves 185 patients, whereas, a descriptive survey is conducted with 197 medical staff members.
Results
The delirium group includes 100 patients (54.1%). The incidence of delirium is 64.9% in the medical ICU, 65.9% in the surgical ICU, 42.4% in the neuro ICU, and 46.5% in the cardiac ICU. The percentages of delirium prevention intervention differs between the two groups: 65.0% in the delirium group and 95.3% in the non-delirium group. The medical staff recognize that delirium is a common problem in the ICU (100.0%) and requires active medical intervention (98.5%).
Conclusion
The length of stay at the ICU is longer in the delirium group than in the non-delirium group. It is necessary to standardize delirium prevention and treatment protocols to be equally applicable to all ICU patients.
I. 서 론
1. 연구의 필요성
섬망(delirium)은 의식의 저하, 전반적 인지 장애, 지남력 장애, 지각의 장애, 주의력 결핍, 수면장애, 섬망의 유형에 따라 정신 운동 활동의 감소 또는 증가로 나타나는 급성 혹은 아급성의 의식장애 증후군이다[1]. 미국 중환자의학회(The Society of Critical Care Medicine)의 통증, 진정 및 섬망 관리 임상 실무 지침(2018)에서는 섬망을 조기에 발견하기 위해 중환자실에 입실하는 모든 성인 환자를 주기적으로 사정하도록 권고하였다[2]. 중환자실 환자는 인공 기도를 보유한 경우가 많아 직접적인 의사소통에 어려움이 있기 때문에 섬망을 사정하는 도구 중 민감도와 특이도가 높은 Confusion Assessment Method for the Intensive Care Unit (CAM-ICU)의 사용이 권고된다[3,4]. 섬망 예방 중재에 대한 메타 분석 연구에 의하면 국내 임상 현장에서 가장 많이 사용하는 섬망 측정 도구는 CAM-ICU인 것으로 나타났다[5]. CAM-ICU를 사용한 연구에서 섬망 발생률은 22.2-43%이었고, 섬망은 중환자실 입실 1-3일 사이에 발생하였다[6,7].
섬망은 중증도가 높은 중환자실 입실 환자에게 흔하게 발생하는 문제로, 미국 중환자의학회 지침(2018)에서는 노인 연령, 치매 과거력, 고혈압 과거력, 중환자실 입실 전 응급수술 시행 여부나 외상, The Acute Physiology and Chronic Health Evaluation (APACHE) 점수의 증가, 신경학적 질환으로 인한 중환자실 입실, 항정신성 약물의 사용이 중환자실에서 섬망의 발생 및 진행과 밀접한 관련이 있다고 하였다[2]. 또한, 섬망은 인공호흡기 적용 환자의 6개월 사망률을 3배 이상 증가시키고 입원 기간을 10일 이상 연장하며[8], 중환자실 재실 기간과 인공호흡기 적용 기간 또한 연장하고 신체 보호대 적용률도 증가시키는 것으로 알려져 있다[9].
미국 중환자의학회의 통증, 진정 및 섬망 관리 임상 실무 지침(2018)은 통증의 사정과 중재, 자가 호흡 시도, 약물 사용, 섬망 평가, 조기 재활, 가족간호가 포함된 ABCDEF 번들(bundle)을 이용한 비약물적 섬망 중재가 환자의 섬망 발생 감소와 사망률 감소, 중환자실 재실 기간의 단축과 관련이 있다고 하였다[2]. 섬망을 조기에 발견하고 적절한 중재를 제공하는 것은 섬망 발생을 감소시켜 환자의 예후에 긍정적인 영향을 미친다[10]. 의료진이 섬망 예방과 중재에 대한 중요성을 인식하고 있는 만큼 섬망 발생과 영향 요인에 관련된 연구는 국내외 각 분야에서 활발히 이루어졌다. 대부분 단일 기관 혹은 단일 중환자실 대상이기는 하나 ABCDEF 번들 예방 중재와 섬망 환자를 대상으로 한 Quetapine 이나 Thiamine의 투약과 같은 약물 중재 연구 역시 점차 늘어나고 있는 추세이고, 관련 메타 분석 또한 발표되었다[5,11,12]. 하지만, 본 연구 기관과 같이 진료과가 세분되어있는 기관에서 성인 중환자실별로 ABCDEF 번들을 이용하여 섬망의 예방 및 중재 현황을 파악하고 비교한 연구는 부족한 실정이다. 본 연구 기관의 중환자실 진료 지침에서 섬망 중재는 미국 중환자의학회 지침(2018)을 따르고 있어 모든 성인 중환자실에서 섬망의 예방과 중재가 이루어지고 있을 것으로 예측하나 실제 표준화되어 있는지 파악할 필요가 있다고 생각한다.
한편, 국외의 한 연구에서는 실제로 더 많은 환자가 섬망일 수 있음에도 불구하고 두부 손상, 인공호흡기 적용 등의 여러 요인으로 인해 사정 불가로 판정되어 섬망 환자가 발견되지 못하는 문제가 발생할 수 있다는 의견을 제시하였다. 그 외 요인으로 섬망 사정과 관련된 장애 요인과 중환자실 간호사의 섬망 사정에 대한 다양한 인식이 있었다[13,14]. 섬망을 조기에 발견하여 적절한 중재가 이루어지기 위해서는 실제 환자에게 시행하고 있는 섬망 중재와 간호에 대한 현황과 중환자실 의료진의 섬망에 대한 인식을 정확하게 파악할 필요가 있다. 이와 관련하여 국내외 연구에서 중환자실 간호사를 대상으로 섬망 사정의 장애 요인과 인식에 관하여 조사한 연구가 있었으나[14,15], 의사를 포함한 중환자실 의료진의 섬망에 대한 인식을 조사한 연구는 적은 실정이다. 중환자실이라는 임상 현장에 24시간 상주하는 간호사뿐만 아니라 치료의 방향을 결정하는 의사의 섬망에 대한 인식 또한 섬망의 발견과 중재에 중요한 부분이라고 생각한다. 이에 본 연구는 일 종합병원 성인 중환자실 환자의 섬망 발생 및 중재 현황과 섬망에 대한 중환자실 의료진의 인식을 조사하여 분석하고자 한다.
II. 연구 목적
본 연구의 목적은 중환자실 환자의 섬망 발생 및 중재 현황과 중환자실 의료진의 섬망 인식 정도를 조사하는 것이다. 이 연구의 결과를 바탕으로 중환자실 섬망 실무 지침의 기초 자료로 활용하고 진료의 질 지표 향상에 사용하고자 한다.
1) 중환자실 환자의 섬망 발생 및 중재 현황을 파악하기 위해 섬망군과 비섬망군의 일반적 특성 및 임상적 특성, ABCDEF 번들 이행을 비교한다.
2) 중환자실 환자의 섬망 발생 및 중재 현황을 파악하기 위해 중환자실별 섬망군과 비섬망군의 일반적 특성 및 임상적 특성, ABCDEF 번들 이행을 비교한다.
3) 중환자실별 섬망군과 비섬망군의 임상 결과를 비교한다.
4) 중환자실 의료진의 일반적 특성을 확인한다.
5) 중환자실 의료진의 섬망 인식 정도를 파악하기 위해 의료진의 섬망 관련 경험 및 섬망 인식과 장애 요인을 비교한다.
III. 연구 방법
1. 연구 설계
본 연구는 종합병원 중환자실에 입실한 환자를 대상으로 섬망 발생 및 중재 현황을 파악하기 위한 후향적 조사 연구와 중환자실 의료진의 섬망에 대한 인식 정도를 파악하기 위해 시도한 서술적 조사 연구이다.
2. 연구 대상
1) 환자
(1) 선정 기준
본 연구의 대상자 중 환자는 2021년 6월부터 7월까지 서울시 A종합병원 내과계, 외과계, 신경과, 신경외과, 흉부외과, 심장내과 총 8개 중환자실에 입실한 만 18세 이상의 성인으로 중환자실에 2일 초과 재실한 경우를 선정하여 조사하였다[6,7]. 조사 기간 내에 여러 번 입실한 경우 첫 번째 입실인 경우만 대상으로 포함하였다.
(2) 제외 기준
본 연구의 환자는 만 18세 미만이거나 중환자실 재실 2일 이하의 경우, 섬망 예방 활동 및 중재에 대한 기록이 미비한 경우 대상자에서 제외하였다.
조사 기간 내에 성인 중환자실에 입실한 총 629명 중 대상자 선정 기준에 해당하지 않는 만 18세 미만 이거나 중환자실 재실 2일 이하였던 376명과 섬망 예방 활동 및 중재에 대한 기록이 미비하여 증례 기록지를 작성할 수 없었던 68명을 제외하고, 최종 185명을 연구 대상자로 선정하였다.
2) 의료진
(1) 선정 기준
본 연구의 대상자 중 의료진은 연구 기간 이전부터 중환자실에서 근무 중인 전공의 2년차 이상의 의사와 본 연구 기관 입사 6개월을 초과한 간호사[16]로 선정하였다.
(2) 제외 기준
본 연구의 의료진은 전공의 2년차 미만의 의사, 본 연구 기관 입사 6개월 이하의 간호사, 설문에 충실하게 답변하지 않은 경우 대상자에서 제외하였다.
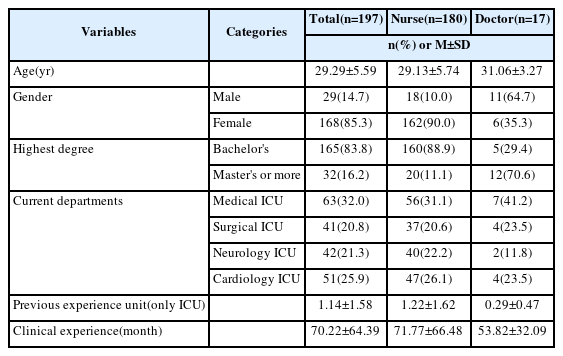
성인 중환자실의 간호사 정원과 월 평균 근무 의사의 수를 추산하여 총 300부의 설문지를 배부하였고, 회수된 273부의 설문지 중 설문을 충실하게 답변하지 않은 76부를 제외한 197부를 최종 분석에 사용하였다.
3. 연구 도구
1) 중환자실 섬망 사정 도구(CAM-ICU)와 진정 상태 평가 도구(Richmond Agitation-Sedation Scale [RASS])
CAM-ICU는 Ely (2001) 등이 개발한 중환자실 섬망 사정 도구로 인공호흡기를 적용한 상태에서 의사소통이 원활하지 않은 환자에게도 적용할 수 있다[3,4]. CAM-ICU는 급성 정신 상태의 변화, 주의력 결핍, 비체계적 사고 및 의식 수준 변화 등의 특성을 사정하여 섬망 여부를 평가한다. RASS는 Selsser (2002) 등이 각성 상태, 인지 기능 및 응답 지속 가능성을 바탕으로 환자의 진정 상태를 평가하기 위해 개발한 도구로 10점 척도이며, –5점부터 +4점까지 구성되어 있다. +1점에서부터 +4점은 흥분 상태, -5점에서부터 –1점은 진정 상태를 의미하며, 0점은 깨어 있는 상태로 의식이 명료하고 차분한 상태이다[17]. CAM-ICU를 이용한 섬망 사정은 RASS –3점 이상부터 가능하다.
CAM-ICU를 이용한 섬망 사정은 다음과 같은 흐름으로 이루어진다. 첫째, 급성 정신 상태의 변화를 사정한다. RASS가 –3점 이상이고 지난 24시간 동안 RASS 점수의 변화가 있거나 Glasgow Coma Scale (GCS)에 변화가 있으면 다음 단계를 사정한다. 만약 두 항목 중 한 가지라도 ‘아니오’라면 CAM-ICU는 음성(negative)으로 섬망이 아닌 상태를 의미한다. 둘째, 주의력 결핍을 사정한다. 환자에게 “사, 아, 바, 에, 아, 하, 아, 아, 라, 타”라는 글자를 일상적인 톤으로 순서대로 읽어주고 “아”라는 글자에 평가자의 손을 쥐거나 잡도록 한다. 환자가 반응이 없거나 다른 글자에서 평가자의 손을 쥐거나 잡으면 점수를 주지 않는다. 10점 만점에 7점 이하이면 다음 단계를 사정하고 8점 이상이면 음성이다. 셋째, 정서 상태의 변화를 사정한다. RASS가 0점일 경우에만 음성이고, 나머지 경우는 다음 단계를 사정한다. 넷째, 비체계적 사고를 사정한다. 정해진 4가지의 질문을 하고 질문에 대한 정답을 맞출 경우 1점씩 부여하고, 평가자가 환자 앞에서 손가락을 편 다음 똑같이 따라 하도록 하여 1점을 부여한다. 5점 만점에서 3점 이하이면 양성(positive)이고, 4점 이상이면 음성이다.
본 연구 기관에서는 CAM-ICU의 원저자 Ely (2001) 등과 원도구를 2008년 한글판으로 번안한 서울대학교 병원에 도구의 사용을 허락을 받은 뒤 사용하고 있으며 본 연구 기관의 중환자실에서는 전자의무기록에 CAM- ICU를 근무당 1회 사정하여 기록하고 있다. 본 연구 기관에서 사용 중인 한국판 CAM-ICU의 민감도는 77.4~ 89.8%, 특이도는 72.4~75.8%로 보고되고 있다[18]. 본 연구에서 섬망은 Ely (2001) 등이 개발한 중환자실 섬망 사정 도구인 CAM-ICU를 이용하여 사정하고[3,4], 결과가 양성인 경우를 의미하며 중환자실 재실 기간 중 1회 이상 양성으로 측정된 환자를 섬망군으로 정의하였다.
2) 환자의 증례 기록지
의무기록 열람으로 수집한 환자의 조사항목은 일반적 특성, 임상적 특성과 ABCDEF 번들 이행이다. 자료는 연구 기간 동안 입실한 연구 대상자의 중환자실 입실일부터 10일간의 자료를 수집하였다.
(1) 일반적 특성
일반적 특성으로 성별, 연령, 음주력, 흡연력, 동반 질환을 조사하였다.
(2) 임상적 특성
임상적 특성으로 입실 중환자실, 입실 후 첫 APACHE 점수, 수술력, 중환자실 간 전동, 인공 기도 보유 여부, 신체 보호대 적용 여부, 격리실 사용 여부, 침습적 처치로서 침습적 카테터 및 배액관 보유 여부, 병원 재원 일수, 중환자실 재실 일수 등을 조사하였다. 이 중에서 병원 재원 일수와 중환자실 재실 일수는 임상 결과로 분석하였다.
(3) ABCDEF 번들 이행
본 연구에서의 ABCDEF 번들은 기존 ABCDEF 번들의 섬망 평가에 섬망 예방 중재와 섬망 발생 후 중재 여부를 추가하여 조사하였다. 이에 기존의 통증의 사정과 중재(assess, prevent, and manage pain), 인공호흡기 이탈을 위한 자가 호흡 시도(both spontaneous awakening trials & spontaneous breathing trials), 진정 약물 사용(choice of analgesia and sedation), 섬망 평가(delirium: assess, prevent, and manage), 조기 재활(early mobility and exercise), 가족간호(family engagement and empowerment)인 6 항목[2]을 유지하고 섬망 예방 중재 항목으로 보호자 상주, TV나 스마트폰 등의 미디어 제공, 예방적 약물 처방, 소음 및 조명 관리를 조사하였다. 섬망 발생 후 중재로는 약물 중재, 보호자 상주, 정신건강의학과 혹은 신경과 등의 협진 의뢰, 추가 신체 보호대 적용을 조사하였다. ABCDEF 번들 이행은 모든 환자에게서 수집하였다. 섬망군은 섬망 발생일까지의 섬망 예방 중재와 섬망 발생 후 중재 사항을 수집하였고, 비섬망군은 섬망 발생 후 중재를 제외한 자료를 수집하였다.
3) 의료진의 섬망 관련 경험과 섬망 인식에 대한 설문지
(1) 일반적 특성
의료진의 일반적 특성으로 성별, 연령, 최종 학력, 근무 부서, 직종, 경력 등을 조사하였다.
(2) 섬망 관련 경험
섬망 관련 경험은 섬망 사정 도구의 인지 여부, 관련 직무 교육의 이수 여부, 관련 직무 교육의 필요성, 섬망 환자 치료 경험과 빈도, 섬망의 평가 시행 시점, 섬망 예방 중재 경험, 섬망 발생 환자의 중재 경험 등을 포함하였다. 섬망 관련 경험에서 ‘섬망 사정 도구의 섬망 진단은 정확하다고 생각합니까?’, ‘실제 중환자실에서 섬망 사정 도구의 결과가 본인의 임상적 섬망 여부 판단과 일치한다고 생각합니까?’, ‘귀하는 중환자실 의료진 대상으로 섬망과 관련된 정규 직무 교육/강의가 필요하다고 생각합니까?’, ‘섬망의 예방 및 치료에 대한 프로토콜이 필요하다고 생각합니까?’, ‘귀하는 중환자실의 섬망 발생을 예방하기 위해 각종 비약물 중재를 시행하는 것이 도움이 된다고 생각합니까?’ 등의 문항은 ‘강한 동의(5점)’에서 ‘강한 부정(1점)’의 5점 척도로 측정하였다.
(3) 섬망 인식
섬망 인식은 Delvin (2008) 등이 중환자실 간호사의 섬망 사정 수행과 인식을 사정하기 위해 개발한 도구로 섬망 인식 8문항, 섬망 사정에 대한 장애요인 9문항, 섬망 사정 수행의 중요도 5문항으로 구성되어 있으며[14], 도구의 원저자에게 도구 사용에 관한 승인을 받았다. 섬망 인식의 측정 결과는 동일한 도구를 사용한 선행연구를 참고하여 분석하였다[15]. 섬망 인식의 각 문항은 ‘강한 동의(5점)’에서 ‘강한 부정(1점)’의 5점 척도로 측정하였으며 답변 중 ‘강한 동의’부터 ‘보통이다’까지는 ‘동의’로, ‘강한 부정’부터 ‘부정’은 ‘비동의’로 치환하여 분석하였다. 섬망 사정에 대한 장애 요인은 ‘인공 기도를 유지하고 있는 환자의 경우 결과 해석이 어렵다’, ‘섬망 사정에 너무 많은 시간이 소요되며 사정하기에 시간이 충분하지 않다’, ‘진정 상태에 있는 환자는 사정하기가 어렵다’, ‘사정 도구가 사용하기에 너무 복잡하다’, ‘섬망 사정 경과를 환자 치료에 활용하지 않는다’, ‘사정 도구를 사용하는 것이 환자의 임상 결과를 향상시킨다는 느낌이 없다’, ‘적절하게 사정 결과를 기록하는 것이 어렵다’, ‘사정 도구를 사용하는데 자신감이 없다’, ‘근무 중인 중환자실에서 섬망 사정에 대한 결과를 요구하지 않는다’의 9문항이다. 각 문항은 우선순위형을 사용하여 총 9문항 중 장애 정도가 높은 순서대로 3개 문항을 선택하여 1순위에서 3순위까지 기입하게 하였다. 선택한 순위에 따른 가중치를 부여하여 계산된 결과를 순위화하였다.
4. 자료수집 절차
본 연구는 자료를 수집하기 전 연구계획서에 관하여 중환자실장의 허락을 받은 후 조사를 시행하였다.
1) 환자
환자에 대해서는 전자의무기록 열람을 통해 일반적 특성, 임상적 특성, ABCDEF 번들 이행에 대한 항목을 포함한 증례 기록지를 작성하여 자료를 수집하였다. 자료수집은 2021년 6월 22일부터 7월 21일까지 중환자실에 입실한 환자에 대하여 수행하였고, 중환자실 입실일부터 10일간의 자료를 수집하였다.
2) 의료진
의료진에 대해서는 연구의 목적과 방법에 대해 설명한 후 자발적인 참여를 원하는 경우에 한하여 동의서를 작성한 뒤 자료수집을 수행하였다. 일반적 특성과 섬망 관련 경험, 섬망 인식에 대한 항목이 포함된 설문지를 이용한 의료진에 대한 자료수집은 2021년 6월 28일부터 7월 4일까지 수행하였다.
5. 윤리적 고려
본 연구는 임상연구심의위원회(Institutional Review Board [IRB])의 승인(승인번호 2021-0666, 2021-1534)을 받아 연구를 진행하였다. 연구 대상자의 식별정보는 삭제한 후 임의의 번호를 부여하여 관리하였다. 의료진의 경우 연구에 참여하는 모든 대상자에게 연구의 목적과 필요성, 방법과 절차 및 언제든 자유롭게 동의를 철회할 수 있음을 설명하고 서면으로 동의를 받았다. 설문 조사의 전 과정에서 모든 개인적인 자료는 외부에 노출되지 않도록 하였으며, 연구와 관련된 모든 자료는 본 연구자와 공동 연구자 및 연구 참여자에 의해서만 자료가 수집되고 암호화하여 다루어지도록 하였다.
6. 자료 분석 방법
수집된 자료는 SPSS/WIN 27.0 프로그램을 이용하여 분석하였다. 환자의 일반적 및 임상적 특성은 빈도와 백분율, 평균과 표준편차 혹은 중위수와 범위로 나타내었고, 중환자실별 비교를 위해서 내과계, 외과계, 신경계, 심장계 중환자실로 재분류를 하였다. ABCDEF 번들 이행의 중환자실별 비교는 Chi-square test 혹은 Fisher's exact test, independent t-test 혹은 Mann- Whitney U 검정을 이용하여 분석하였다. 중환자실별 섬망 발생률과 섬망 중재에 대한 비교는 평균과 표준편차, Chi-square test 혹은 Fisher's exact test를 이용하여 분석하였다. 의료진의 일반적 특성과 섬망 관련 경험은 빈도와 백분율, 평균과 표준편차로 나타내었다. 의료진의 섬망 인식은 빈도와 백분율, Chi-square test 혹은 Fisher's exact test로 분석하였다.
IV. 연구 결과
1. 중환자실 환자에 대한 연구 결과
1) 섬망군과 비섬망군의 일반적 특성 및 임상적 특성, ABCDEF 번들 이행 비교
환자는 총 185명으로, 섬망군은 100명(54.1%)이었다. 65세 이상은 섬망군 61명(61.0%), 비섬망군 35명(41.2%)으로 통계적으로 유의하였고(χ²=7.23, p =.007), 중환자실 입실 후 수술력은 섬망군 23명(23.0%), 비섬망군 9명(10.6%)으로 통계적으로 유의하였다(χ²=4.95, p = .026). 격리병실 사용은 섬망군 56명(56.0%), 비섬망군 32명(37.6%)으로 통계적으로 유의하였다(χ²=6.21, p =.013). 이외의 임상적 특성은 모두 통계적으로 유의하지 않았다. 진정제 사용은 섬망군 81명(81.0%), 비섬망군 40명(47.1%)으로 통계적으로 유의하였고(χ²=23.39, p< .001), 섬망 예방 중재의 시행은 섬망군 65명(65.0%), 비섬망군 81명(95.3%)으로 통계적으로 유의하였다(χ²= 25.35, p<.001)(Table 1). 섬망 예방 중재에 대한 중복 조사 시 소음 및 조명 중재 136명(93.2%), 스마트폰이나 TV 등의 미디어 제공 45명(30.8%), 예방적 약물 투약 34명(23.3%), 가족 간호 5명(3.4%) 순으로 나타났다. 섬망군의 섬망 발생 후 중재에 대한 중복 조사 시 약물 중재 74명(97.4%), 신체 보호대 적용 31명(40.8%), 협진 의뢰 4명(5.3%), 가족 간호 3명(3.9%) 순으로 나타났다.
2) 중환자실별 섬망군과 비섬망군의 일반적 특성 및 임상적 특성, ABCDEF 번들 이행 비교
중환자실별 섬망군은 내과계 24명(64.9%), 외과계 29명(65.9%), 신경계 14명(42.4%), 심장계 33명(46.5%)이었다.
내과계 중환자실에 입실한 환자에서 신체 보호대가 섬망군 16명(66.7%), 비섬망군 4명(30.8%)으로 통계적으로 유의하였고(χ²=4.38, p =.047), 이외에 통계적으로 유의한 변수는 없었다.
외과계 중환자실에 입실한 환자에서 65세 이상이 섬망군 18명(62.1%), 비섬망군 1명(6.7%)으로 통계적으로 유의하였다(χ²=12.37, p<.001). T-piece 적용을 통한 자가 호흡 시도는 섬망군 11명(37.9%), 비섬망군 11명(73.3%)으로 통계적으로 유의하였다(χ²=4.96, p=.026), 진정제는 섬망군 27명(93.1%), 비섬망군 8명(53.3%)으로 통계적으로 유의하였다(p =.004).
신경계 중환자실에 입실한 환자에서 섬망 예방 중재는 섬망군 9명(64.3%), 비섬망군 19명(100.0%)으로 통계적으로 유의하였고(p =.008), 가장 많이 실시한 섬망 예방 중재는 소음 및 조명 중재로 비섬망군 19명(100.0%)에게 모두 적용한 것으로 나타났다.
심장계 중환자실에 입실한 환자에서 APACHE 점수는 섬망군이 73.24±18.52점, 비섬망군이 62.11±21.09점으로 통계적으로 유의한 차이가 있었으며(t=-2.35, p= .022), 수술력은 섬망군 9명(27.3%), 비섬망군 3명(7.9%)로 통계적으로 유의한 차이가 있었다(χ²=4.72, p=.030). 격리 병실 이용은 섬망군이 15명(45.5%), 비섬망군 6명 (15.8%)으로 통계적으로 유의한 차이가 있었다(χ²=7.46, p =.006). 진정제는 섬망군 23명(69.7%), 비섬망군 11명(28.9%)로 통계적으로 유의한 차이를 보였으며(χ²= 11.75, p=.001). 섬망 예방 중재는 섬망군 25명(75.8%), 비섬망군 38명(100.0%)로 통계적으로 유의한 차이를 보였다(p =.001)(Table 2).
3) 중환자실별 환자의 임상 결과 비교
환자의 병원 재원 기간 중위수는 25.0(3-512)일, 중환자실 재실 기간 중위수는 5.0(2-87)일이었다. 환자의 중환자실 재실 기간에서 섬망군의 중위수가 8.0 (2-87)일로 비섬망군의 중위수 4.0(2-44)일에 비해 길었다(Z=-4.75, p<.001). 중환자실 재실 기간 중위수는 내과계, 외과계, 심장계 중환자실의 섬망군이 비섬망군에 비해 길었다. 병원 재원 기간 중위수는 심장계 중환자실 섬망군이 비섬망군보다 길었다(Z=-2.69, p =.007)(Table 3).
2. 중환자실 의료진에 대한 연구 결과
1) 의료진의 일반적 특성
설문지에 응답한 의료진은 총 197명으로 간호사가 180명(91.4%), 의사가 17명(8.6%)이었다. 의료진의 평균 나이는 29.29±5.59세였다. 의료진 중 여성은 168명(85.3%)으로, 그 중 162명(90.0%)이 간호사였다. 의료진의 임상 경력은 평균 70.22±64.39월이었다(Table 4).
2) 의료진의 섬망 관련 경험 및 섬망 인식
(1) 섬망 관련 경험
섬망 관련 경험에 대한 조사에서 CAM-ICU를 알고 있다고 답한 의료진은 190명(96.4%)으로 간호사 180명(100%), 의사 10명(58.8%)이 답변하였다(p<.001). 의료진이 생각하는 CAM-ICU의 측정 결과와 임상적 판단의 일치도는 평균 59.4%이었고, 섬망 직무 교육의 필요성은 평균 3.89±0.63점이었다. 섬망 교육을 받은 경험이 있다고 답한 의료진은 86명(43.7%)으로 간호사 84명(46.7%), 의사 2명(11.8%)이 답변하였고(p=.006), 그 중 50명(58.1%)은 입사 시 혹은 정규 교육을 통하여 교육을 받았다고 답변하였다. 섬망 교육을 받은 경험이 없다고 답한 의료진 111명(56.3%) 중 94명(85.5%)은 동료나 선배에게 구두 설명으로 섬망 지식을 습득한 것으로 답변하였다. 섬망 환자를 경험한 196명(99.5%)의 의료진 중 121명(61.4%)은 섬망 환자를 경험할 때 어려움을 느낀다고 답변하였다. 섬망 환자의 치료 프로토콜 및 보고 체계를 알고 있다고 답변한 의료진은 79명(40.1%)이었다. 섬망의 예방 및 치료에 대한 프로토콜에 대한 필요성은 평균 4.13±0.57점이었다. 섬망 예방 중재 경험이 있는 의료진은 171명(86.8%)으로 간호사 163명(90.6%), 의사 8명(47.1%)이 답변하였고(p< .001), 시도했던 섬망 예방 중재는 수면 환경 조성 149명(87.1%), 지적, 환경적 자극 126명(73.7%), 예방적 약물 중재 107명(62.6%), 재인지 105명(61.4%) 순이었다. 섬망 예방을 위한 비약물 중재의 도움 정도는 평균 3.73 ±0.68점이었다. 섬망 발생 후 중재 경험이 있는 의료진은 190명(96.4%)으로 간호사 176명(97.8%), 의사 14명(82.4%)이 답변하였고(p =.015), 대상자가 시도했던 섬망 발생 후 중재는 신체 보호대 적용 162명(85.3%), 수면 환경 조성 154명(81.1%), 통증과 진정 수준 사정 및 필요시 약물 중재 149명(78.4%), 지적, 환경적 자극 119명(62.6%) 순이었다(Table 5).
(2) 섬망 인식
의료진의 섬망 인식에 대한 조사에서 의료진은 섬망이 중환자실에서 흔히 나타날 수 있는 문제(100.0%)이며, 의료진의 적극적인 중재가 필요한 문제(98.5%)이자 중환자실의 섬망 발생은 사망률 증가와 관련이 있다(81.7%)고 인식하고 있었다. 섬망이 있는 중환자실 환자들은 거의 흥분하지 않는다(6.1%)거나 섬망 환자는 재실 기간 동안 일관된 증상을 보인다(34.0%)고 인식하지 않았다(Table 5).
섬망 사정에 대한 장애 요인은 1순위가 ‘인공 기도를 유지하고 있는 환자의 경우 결과 해석이 어렵다’, 2순위는 ‘진정 상태에 있는 환자는 사정하기 어렵다’, 3순위는 ‘사정 도구를 사용하는 것이 환자의 임상 결과를 향상시킨다는 느낌이 없다’이었다. 뒤이어 ‘섬망 사정 결과를 환자 치료에 활용하지 않는다’, ‘섬망 사정에 너무 많은 시간이 소요되며 사정하기에 시간이 충분하지 않다’, ‘사정 도구가 사용하기에 너무 복잡하다’, ‘적절하게 사정 결과를 기록하는 것이 어렵다’, ‘사정 도구를 사용하는데 자신감이 없다’, ‘근무 중인 중환자실에서 섬망 사정에 대한 결과를 요구하지 않는다’의 순으로 나타났다.
V. 논 의
본 연구는 중환자실 환자의 섬망 발생 및 중재 현황, 중환자실 의료진의 섬망 인식 정도를 조사한 조사 연구이다. 본 연구는 실제 중환자실에서 수행되고 있는 섬망 예방 및 발생 후 중재 현황을 파악하고, 중환자실 의료진의 섬망 인식 정도를 파악하여 향후 섬망 중재 프로토콜 개발의 기초 자료로 활용하기 위해 시행되었다.
1. 섬망군과 비섬망군의 일반적 특성 및 임상적 특성, ABCDEF 번들 이행 비교
본 연구에서 중환자실 환자의 섬망 발생률은 54.1%로, 중환자실 환자를 대상으로 한 선행 연구의 섬망 발생률 22.2-43%보다 높았다[6,7]. 노인 연령, 신경계 질환이나 정신 질환 등의 유무는 섬망 발생의 위험 요인으로 알려져 있다[2]. 본 연구에 포함된 환자의 평균 연령은 63.19±14.46세로 선행 연구의 58.24±16.40세보다 높았다. 본 연구는 선행 연구와 달리 신경계 질환이나 정신 질환 과거력이 있는 환자, 진정제 지속 투여 중인 환자를 대상에서 제외하지 않았다[6,7,19–22]. 그렇기 때문에 선행 연구에 비해 전체 환자의 섬망 발생률이 높았던 것으로 보인다.
본 연구의 섬망군과 비섬망군 비교에서 65세 이상 노인 연령만 통계적으로 유의한 차이가 있었는데 이는 노인 연령, 인공 기도 보유 여부, 신체 보호대 적용 여부 등이 섬망의 영향 요인으로 알려진 선행 연구와 다른 결과를 보였다[2,6]. 이에 다양한 환경에서 동일 요인에 대한 반복 연구가 필요하다. 또한, 중환자실 입실 후 수술력이 있는 환자와 격리 병실을 이용한 환자에서 섬망군의 비율이 높은 것으로 나타났다. 본 연구에서 중환자실 입실 후 수술의 경우 대부분이 응급 수술이었다. 이는 갑작스러운 환경의 변화 혹은 폐쇄적인 환경이 환자의 섬망 발생에 영향을 주는 것으로 볼 수 있겠으나, 치료적 환경 변화 등과 관련된 선행 연구가 미비하여 비교가 어렵기 때문에 추가 연구가 필요할 것으로 보인다.
본 연구에서 섬망군이 비섬망군보다 진정제를 많이 사용하였고, 비섬망군 환자의 대부분은 섬망 예방 중재가 이루어진 것으로 나타났다. 본 연구 기관의 중환자실 의료진의 86.8~96.4%가 섬망 예방과 발생 후 중재한 경험이 있었고, ABCDEF 번들과 같은 비약물 중재가 중환자실 환자의 섬망 예방에 어느 정도 도움이 된다고 답하였다. 미국 중환자의학회 지침(2018)에서 ABCDEF 번들을 적용하였을 때 섬망 발생이 감소한다고 발표하였고[2], 이미 다수의 선행 연구를 통하여 관련 사항이 밝혀진 만큼[23–26] ABCDEF 번들을 이용한 섬망 예방 중재가 임상 현장에 정착하고 있는 결과로 생각된다. 현장에 정착하고 있는 ABCDEF 번들을 표준화하여 각 중환자실에서 동일하게 섬망 중재에 적용하였을 시 섬망 발생에 어떠한 영향을 미치는지 추후 연구가 필요할 것으로 생각된다.
2. 중환자실별 섬망군과 비섬망군의 일반적 특성 및 임상적 특성, ABCDEF 번들 이행 비교
본 연구에서 섬망 발생률은 내과계 64.9%, 외과계 65.9%, 신경계 42.4%, 심장계 46.5%로 나타나 선행 연구의 15~34.8% 보다 높았다[19–22]. 비록 본 연구가 중환자실 간의 섬망 발생률의 차이를 연구한 것이 아닌 섬망군과 비섬망군을 비교한 연구이나 중환자실별로 섬망 발생률을 비교했을 때 내과계와 외과계 중환자실의 섬망 발생률이 신경계와 심장계 중환자실보다 높았다. 이러한 결과는 APACHE 점수로 대변되는 환자의 중증도의 차이로 인하여 중환자실별 섬망 발생률이 상이한 것으로 생각된다. APACHE 점수의 증가는 섬망 발생률과 밀접한 연관이 있는데[2], 본 연구의 결과에서 내과계와 외과계 중환자실 섬망군의 APACHE 점수가 신경계와 심장계 중환자실 섬망군보다 높은 것으로 나타났기 때문이다. 하지만, APACHE 점수 이외에는 중환자실별 섬망 발생률을 비교할만한 변수가 없었기 때문에 이와 같은 연구를 다기관으로 확대하여 진행할 필요가 있다.
ABCDEF 번들 이행도 조사를 통하여 중환자실별로 비교했을 때 번들의 이행도가 상이하게 파악되었다. 이는 각 중환자실 섬망 발생률에 따라 의료진이 섬망 환자를 경험한 빈도가 다를 것이며, 본 연구 기관에 섬망 중재 지침이 존재하지만 섬망 치료 프로토콜은 표준화되지 않아 발생한 결과로 생각된다.
환자의 병원 재원 기간과 중환자실 재실 기간을 비교했을 때 신경계 중환자실을 제외한 중환자실의 섬망군이 비섬망군에 비해 재원 기간과 재실 기간이 긴 것으로 나타나 선행 연구와 유사한 결과였다[2,8]. 신경계 중환자실 비섬망군의 재원 및 재실 기간이 섬망군에 비해 긴 이유는 질환 특성상 CAM-ICU 측정이 불가능한 환자가 입실 초기에 비섬망군에 포함될 수 밖에 없어 본 연구와 같은 결과가 도출된 것으로 생각된다. 지금까지의 섬망 연구는 다수의 진료과별 중환자실을 비교하기보다 단일 중환자실 내에서의 환자군 비교가 많았다. 그렇기 때문에 본 연구와 같이 다수의 중환자실을 대상으로 섬망 연구의 반복 연구를 진행할 필요가 있다.
3. 의료진의 섬망 관련 경험 및 섬망 인식
본 연구에 참여한 중환자실 의료진 중 43.7%는 섬망 관련 직무 교육을 받은 적이 있다고 답하였는데, 직종에 따라 교육 이수 여부에 차이가 있었다. 직무 교육의 방법 역시 직종에 따른 차이가 있었다. 본 연구에서의 교육 이수율은 간호사를 대상으로 한 국내 선행 연구의 섬망 교육 참여율 97.3%보다 낮게 나타났다[15]. 이는 본 연구 기관에서 각종 직무 교육과 집담회, 관련 학술 행사 등을 통해 섬망 교육을 시행하고 있지만, 교육 이수에 대해서 중요하게 생각하지 않거나 교육 받았다는 사실 자체를 망각하여 나타난 결과로 생각된다. 섬망의 중요성에 대한 공감대를 형성하고 주기적인 반복 교육을 실시하여 의료진들이 섬망의 예방과 치료의 중요성을 인식하며, 교육 내용을 내재화함으로써 섬망 환자의 치료 및 간호에 교육 내용이 적용될 수 있도록 할 필요성이 있다.
본 연구에서 의료진의 96.4%가 CAM-ICU에 대해 알고 있지만, 섬망 사정 도구의 측정 결과와 임상적 판단의 일치도는 높지 않다고 답하였다. 선행 연구에서 CAM-ICU를 이용한 간호사의 섬망 사정 불일치율이 18.7%, 간호사의 주관적 평가 위음성률이 60%라는 보고가 있었다[27]. 그리고 본 연구에서 섬망 환자를 경험한 적이 있다고 답변한 의료진의 61.4%가 섬망 환자를 경험할 때 어려움을 느낀다고 답하였다. 이는 섬망 사정의 장애요인과 관련이 있다. 의료진들은 섬망 사정의 장애요인으로 ‘인공 기도를 유지하고 있는 환자의 경우 결과 해석이 어렵다’, ‘진정 상태에 있는 환자는 사정하기 어렵다’, ‘사정 도구를 사용하는 것이 환자의 임상 결과를 향상시킨다는 느낌이 없다’를 1, 2, 3순위로 답변하였다. 비록 CAM-ICU가 인공 기도를 보유한 중환자의 섬망을 쉽고 빠르게 진단할 수 있다는 장점이 있지만[3,4], 의료진 스스로 도구 사용에 대한 신뢰가 높지 않고 도구 사용에 대해 교육을 받았더라도 간호사 간에 사정 결과가 불일치하기 때문에 신뢰도와 타당도가 검증된 사정 도구를 사용할 지라도 지속적으로 반복 교육과 훈련이 필요하다.
섬망 환자를 경험한 의료진 중 섬망 환자의 치료 프로토콜 및 보고 체계를 알고 있다고 답변한 의료진은 40.1%에 불과했고, 섬망의 예방 및 치료에 대한 프로토콜의 필요성 역시 많이 느끼는 것으로 나타났다. 또한 의료진 대부분은 섬망이 흔히 나타날 수 있고, 의료진의 적극적인 중재가 필요하며 섬망의 발생이 사망률 증가와 관련이 있다고 인식하고 있었다. 의료진이 섬망을 중환자실에서 발생하는 중요한 문제로 인식하고 있는 만큼, 현재 중재에 활용하고 있는 ABCDEF 번들을 모든 중환자실에서 동일하게 적용이 가능하도록 섬망 예방 및 치료 프로토콜을 표준화할 필요가 있다. 또한, 표준화된 치료 프로토콜을 모든 중환자실 의료진이 동일하게 현장에 적용할 수 있도록 시뮬레이션 교육 등을 시행할 필요가 있다. 섬망 예방 및 치료 프로토콜 표준화를 진행하며 전자의무기록 시스템 탑재 및 가족 간호에 대한 표준화도 필요해 보인다. 미국의 한 병원에서는 전자의무기록 시스템에 ABCDEF 번들을 탑재한 후 번들의 미준수율이 감소한다는 결과를 발표한 바가 있어[28], 전자의무기록을 활용하여 번들의 미준수율을 감소시켜 섬망 예방 및 치료의 표준화를 도모할 수 있을 것으로 생각한다. 마지막으로 본 연구에서 사용한 도구를 발전시켜 섬망에 대한 지식 정도와 인식 정도에 대한 도구를 개발하여 섬망 인식 정도가 섬망의 중재에 미치는 영향을 규명하는 것도 필요해 보인다.
본 연구는 단일 기관에 입실한 성인 환자를 대상으로 한 연구이므로, 본 연구의 결과를 일반화하기에는 한계가 있다. 또한, 환자의 시력이나 청력 저하 등의 감각 손상이 섬망 발생과 관련이 있을 수 있으나 이와 관련된 자료는 수집하지 못한 제한점이 있다.
VI. 결론 및 제언
본 연구는 성인 중환자실 환자의 섬망 발생 및 중재 현황과 중환자실 의료진의 섬망 인식 정도를 파악한 조사 연구이다. 본 연구에서 섬망 발생률은 54.1%, 중환자실별 섬망 발생률은 42.4~65.9%이었으며 섬망군의 중환자실 재실 기간이 비섬망군보다 길었다. ABCDEF 번들의 중환자실별 이행도는 상이하게 파악되었다. 연구에 참여한 의료진 대부분은 섬망이 중환자실에서 흔히 발생하는 문제이며, 의료진의 적극적 중재가 필요하다고 인식하고 있다. 의료진들은 실제 섬망 사정 도구의 측정 결과와 임상적 판단의 일치도는 높지 않다고 인식하고 있으며 섬망 예방 및 치료에 대한 프로토콜의 필요성을 인식하고 있다. 의료진 스스로 섬망 사정 도구 사용에 대한 신뢰가 높지 않고 사정 결과가 불일치하기 때문에 섬망에 대한 지속적인 반복 교육과 훈련이 필요하다.
이에 본 연구에서는 섬망 예방 및 치료에 대한 프로토콜의 표준화 및 ABCDEF 번들의 전자의무기록 탑재와 섬망 사정 및 치료 시뮬레이션 교육 등을 제안한다. 또한, 섬망에 대한 지식 수준과 인식 정도 등을 측정할 수 있는 도구를 개발하여 실제 의료진의 섬망 인식이 환자의 섬망 중재에 얼마나 영향을 미치는지 규명할 추가 연구를 제안한다.