간호사에 의한 제세동 시행에 대한 간호사 태도의 영향요인
Factors Influencing Nurses' Attitudes towards Nurse-led Defibrillation
Article information
Trans Abstract
Purpose
This study examined factors influencing the attitudes towards nurse-led defibrillation in the emergency department (ED) and intensive care unit (ICU).
Methods
This was a cross-sectional study. A total of 212 nurses in the ED and ICU from three general hospitals responded to the survey. Data were collected between September and October 2015 using structured questionnaires. Independent t-test, Mann-Whitney U test, one-way analysis of variance (ANOVA), Pearson's correlation coefficient, and hierarchical multiple regression were used to analyze factors affecting nurses’ attitudes towards nurse-led defibrillation.
Results
The mean score of nurses’ attitudes towards nurse-led defibrillation was 61.37 of a possible 91. Hierarchical multiple regression showed that nurses’ attitudes towards nurse-led defibrillation were significantly affected by their experiences regarding cardiopulmonary resuscitation (p=.003), knowledge regarding electrocardiogram interpretation and defibrillation (p=.007), and tenure in ED or ICU (p=.043).
Conclusion
Results indicate that employers should set policies to support nurses in maintaining their careers in the ED or ICU and conduct systematic educational programs for them. This will increase nurses’ confidence in performing defibrillation, which will lead to early defibrillation during in-hospital cardiac arrest. Consequently, it can be a strategy to increase the survival rate of cardiac arrest patients.
I. 서 론
1. 연구의 필요성
우리나라의 병원 내 심정지 발생률은 점차 증가하는 추세지만(Jeong et al., 2019) 생존 퇴원율은 약 10%내외로 여전히 매우 낮은 수준에 머물러있다(Jeong et al., 2019). 심정지 환자의 심폐소생술 과정에서 조기 제세동 시행은 생존율을 높이는 매우 중요한 요소이다(Cave et al., 2010). 비외상성 성인 심정지의 경우 심정지 환자의 장기생존율을 높이는 처치는 흉부압박과 제세동인데(Cave et al., 2010), 특히 심정지 리듬이 심실세동 또는 무맥성 심실빈맥일 경우 자발순환 회복을 위해서는 제세동이 반드시 필요하다(Holmberg, Holmberg, & Herlitz, 2000). 심정지 발생 후 환자에게 제세동이 시행되기까지의 시간이 짧을수록 생존율이 증가하지만 반대로 제세동 시행이 1분 지연될 때마다 자발순환회복률은 약 10%씩 감소한다(Holmberg et al., 2000; Link et al., 2015). 제세동 시행은 병원 외 심정지 환자의 생존율을 높일 뿐만 아니라(Cave et al., 2010), 병원 내 심정지 환자의 자발순환 회복과 생존퇴원에 있어 중요한 예측인자이다(Link et al., 2015).
간호사는 병원 내에서 환자와 가장 가까운 곳에 있는 의료인으로서 환자의 상태 변화를 가장 먼저 알게 되며, 병원 내 심정지 환자를 최초로 목격하는 의료인도 간호사인 경우가 많다(Kim & Kim, 2006). 심정지 발생 후 초기 4–5분까지는 아직 조직의 손상이 없는 시기로 심실세동 또는 무맥성 심실빈맥에 대한 조기 제세동 시행으로 자발순환이 회복될 가능성이 높다(Cave et al., 2010). 이때 초기 발견자인 간호사에 의해 신속한 제세동이 시행된다면 심정지 발생부터 제세동 시행까지의 시간을 단축시킬 수 있고(Vincelette, Lavoie, Fortin, & Quiroz-Martinez, 2018a; Vincelette, Quiroz-Martinez, Fortin, & Lavoie, 2018b), 결과적으로 심정지 환자에게 긍정적인 결과를 가져올 것이다. 실제 심혈관중환자실 간호사들에 의해 제세동이 시행된 9명의 환자 사례를 분석한 연구에 따르면 제세동은 모두 심정지 발생 후 1분 이내에 시행되었으며, 이 중 5명의 환자가 생존퇴원하여 결과적으로 환자의 예후에도 긍정적인 영향을 가져왔다(Chan et al., 1998).
간호사에 의한 제세동 시행의 중요성이 강조되면서 국외에서는 간호사에 의한 제세동 시행에 대한 연구가 1990년대부터 시작되었는데, 초기에는 심전도 판독과 제세동 시행에 대한 교육의 효과를 파악하는 연구가 주를 이루었다(Warwick, Mackie, & Spencer, 1995; Finn, 1996; Coady, 1999). Finn (1996)은 병원 내 심정지 환자의 심폐소생술에서 간호사들이 자동제세동기를 사용하는 것이 생존율에 도움이 되지 않는 다는 사실을 지적하며 간호사에게 심전도 판독과 수동제세동기 사용 기술을 교육하는 것이 중요하다고 주장하였다. Coady (1999)는 일반병동 간호사에게 심전도 판독과 제세동 기술에 대한 교육을 시행한 후 실제로 간호사에 의한 제세동 시행 시간이 단축된 것을 관찰하였다. 2000년대에 들어서는 제세동을 직접 시행하는 것에 대한 간호사들의 태도를 분석하여 주저하게 되는 원인을 찾고자 노력하였다(Dwyer, Williams, & Mummery, 2007; Mä kinen, Niemi-Murola, Kaila, & Castré n, 2009). Dwyer 등(2007)의 연구에서는 간호사들이 조기 제세동의 이점은 알고 있지만 법적인 문제나 심전도 판독의 어려움 등을 이유로 직접 제세동 하는 것을 주저한다고 밝혔고, Mä kinen 등(2009)의 연구에서는 대상자인 간호사의 절반 이상이 제세동을 의사가 해야 할 일이라고 응답하였다. 최근에는 부정맥 판독, 심폐소생술, 제세동에 대한 간호사의 지식과 태도를 측정하고 관련된 변수를 파악하려는 시도가 계속되고 있다(Vincelette et al., 2018a; Vincelette, Quiroz-Martinez, Gosselin, & Lavoie, 2019). Vincelette 등(2019)은 간호사의 빈맥성부정맥 판독, 심폐소생술과 제세동에 대한 지식과 태도를 측정하는 도구를 개발하였고, 빈맥성부정맥과 심폐소생술에 대한 지식 점수가 높을수록 제세동에 대한 자신감도 높다고 하였다(Vincelette et al., 2018b). 이처럼 국외의 연구동향은 간호사에 의한 제세동 시행에 초점을 두고 있는 반면, 국내에서는 최근까지도 제세동을 제외한 흉부압박에 대해 실태를 파악하거나, 심폐소생술 전 과정에서 제세동을 일개 문항으로 조사하는데 그치고 있다(Kim, Jun, Kim, & Choi, 2008; Chun, Oh, & Kim, 2011; Lee & Jung, 2018; Kim, 2018).
간호사에 의한 제세동 시행에 대한 태도에 영향을 미칠 수 있는 잠재적 요인을 파악하기 위해 선행연구를 참고하였는데, 국내에서는 간호사에 의한 제세동 시행을 다룬 연구를 찾기 어려워 심폐소생술과 관련된 연구를 통해 파악하였다. 국내 선행연구에 따르면 공통적으로 심폐소생술 관련 교육 이수여부나 교육을 받은 시간, 교육자 등에 따라 심폐소생술 관련 지식에 차이를 보이고(Kim et al., 2008; Chun et al., 2011), 임상경력과 근무병동, 가슴 압박 시행 경험 그리고 심폐소생술 자신감 등이 수행능력과 관련 있는 것으로 보고 있다(Lee & Jung, 2018; Kim, 2018). 최근에는 Rapid cycle deliberate practice 방법을 이용해 교육방법에 따른 간호사들의 심폐소생술 능력 차이를 확인하려는 시도도 있었다(Kim & Kim, 2019). 이상의 선행연구 결과를 종합해 볼 때 경력, 근무부서, 심폐소생술 경험, 제세동 시행 경험, 심폐소생술 관련 교육 또는 자격증, 심폐소생술 또는 심전도 판독에 대한 지식 등을 제세동 시행에 대한 간호사의 태도(Mä kinen et al., 2009)와 관련된 선행 요인으로는 생각할 수 있다. 하지만 국내 선행연구는 간호사에 의한 제세동 시행은 다루고 있지 않아 그 실태를 파악하기 어려운 한계가 있다.
간호사에 의한 제세동 시행은 병원 내 심정지에서 첫 제세동 시행까지의 시간을 줄일 수 있고, 이는 병원 내 심정지환자의 생존율을 향상시킬 수 있는 간단하고도 비용 효과적인 전략이 될 수 있다(Stewart, 2010). 그러나 국내에서는 간호사에 의한 제세동 시행이 실제로 얼마나 시행하고 있는지도 폭넓게 파악되어 있지 않고, 간호사에 의한 제세동 시행에 초점을 둔 연구가 매우 부족하여 이에 대한 연구가 필요한 실정이다. 따라서 본 연구에서는 병원 내 심정지 환자 치료에 있어서 간호사에 의한 제세동 시행에 대한 간호사의 태도와 영향요인을 파악하고, 이를 토대로 병원 내 심정지 환자의 생존율을 높이기 위한 방법 중 하나로써 간호사에 의한 제세동 시행률을 향상시키기 위한 전략을 제언하고자 한다.
2. 연구목적
본 연구의 목적은 간호사에 의한 제세동 시행에 대한 종합병원 응급실 또는 중환자실 간호사의 태도를 파악하고, 이에 영향을 미치는 요인을 확인하기 위함이다.
II. 연구방법
1. 연구설계
본 연구는 간호사에 의한 제세동 시행에 대한 종합병원 응급실 또는 중환자실 간호사의 태도에 영향을 미치는 요인을 확인하기 위한 서술적 조사연구이다.
2. 연구대상
서울 소재 1개, 경기도 소재 2개 종합병원의 응급실 및 중환자실에 근무 중인 경력 1년 이상의 간호사 212명을 연구대상으로 하였다. 신생아 및 소아의 심폐소생술은 성인과 차이가 있으므로 신생아 또는 소아만을 간호하는 간호사는 대상자에서 제외하였다. 표본의 크기는 G-power 3.1 프로그램을 이용해 회귀분석을 위한 중간효과크기 .15, 예측변수 15개(직위, 부서, 현 병동 근무경력, 총 임상경력, 심정지 환자 목격 경험, 심정지 환자 목격 횟수, 심폐소생술 수행 경험, 심폐소생술 수행 횟수, 제세동 시행 경험, 제세동 시행 횟수, 심폐소생술 관련 교육을 받은 경험, 교육을 받은 횟수, 교육받은 방법, 심폐소생술 관련 자격증, 심전도 판독 및 제세동 시행 결정에 대한 지식), 유의수준 .05, 검정력 .95일 때 총 대상자수는 199명으로 산출되었으나, 회수율(80%)을 고려하여 250명으로 하였다. 회수율은 92.8%이었으며, 회수된 232부 설문지 중 응답이 불충분 설문지를 제외한 최종 분석 대상은 212명으로 충분하였다. 본 연구에서는 임상 간호사의 실제 제세동 시행에 대한 태도의 영향요인의 효과 크기를 정확하게 파악하는 것이 중요하므로 검정력을 90% 이상으로 설정하였다.
3. 용어의 정의
1) 제세동
제세동이란 심근을 탈분극 시켜 수축이 더 조직적으로 이루어지도록 전기를 치료적으로 사용하는 것으로써 심실세동 또는 무맥성 심실빈맥과 같은 심정지 리듬을 제거하기 위하여 적용한다(Tintinalli & Stapczynski, 2011). 전기적 제세동에는 시술자가 직접 심전도 리듬을 확인하여 필요한 에너지를 선택하고 충전버튼을 눌러 제세동을 시행하는 수동 제세동과 기계와 연결된 두 개의 패드를 심정지 환자의 흉부에 부착하면 기계가 자동으로 심전도 리듬을 분석하고 제세동 필요시 자동으로 에너지가 충전된 후 제세동을 시행하거나 시술자에게 제세동 버튼을 눌러 제세동을 시행하게 하는 자동 제세동이 있다(Tintinalli & Stapczynski, 2011). 본 연구에서의 제세동은 수동 제세동을 말한다.
2) 제세동 시행에 대한 태도
본 연구에서 제세동 시행에 대한 태도란, Mä kinen 등(2009)이 사용한 제세동에 대한 태도 측정 도구(attitudes towards cardiopulmonary resuscitation with defibrillation)를 연구자가 한국어로 번역한 도구로 측정한 점수를 의미한다.
3) 심전도 판독 및 제세동 시행 결정에 대한 지식
심폐소생술에서는 심정지 환자의 심전도를 심실세동, 무맥성 심실빈맥, 무수축, 무맥성 전기활동 중 하나로 판독하여 심실세동과 무맥성 심실빈맥의 경우 제세동을 시행해야 한다(Tintinalli & Stapczynski, 2011). 따라서 제세동을 시행하기 위해서는 심정지 환자의 심전도를 판독할 수 있어야 하고, 리듬에 따라 제세동 필요 여부를 결정할 수 있어야 한다.
본 연구에서 심전도 판독 및 제세동 시행 결정에 대한 지식이란, 심전도를 판독하고 그에 따라 제세동을 시행할지를 묻는 도구로 측정한 점수를 말한다.
3. 연구도구
1) 제세동 시행에 대한 태도
간호사의 제세동 시행에 대한 태도를 측정하는 도구는 원 저자인 Mä kinen 등(2009)에게 허락을 받은 후 사용하였다. 간호사가 직접 제세동을 시행하는 것에 대한 태도를 묻는 문항 10개와 소생술 팀원으로서의 역량을 묻는 문항 3개로 구성되어 있으며, 각 문항 당 1점(전혀 동의하지 않음)부터 7점(전적으로 동의함)의 Likert 척도로 측정하였다. 본 도구의 원제목은 Attitudes towards cardiopulmonary resuscitation with defibrillation인데 대부분의 문항이 심폐소생술 술기 중에서도 제세동에 관한 것이므로, 본 연구에서는 도구의 제목을 ‘제세동 시행에 대한 태도’로 번역하였다. 제세동 시행에 대한 태도를 비교 분석하기 위해서는 모든 문항의 점수를 합하여 총점을 사용하는데, 이때 부정문항은 역으로 환산 후 총점에 합산하였다. 총점은 최저 13점에서 최고 91점의 분포로 점수가 높을수록 제세동 시행에 대한 태도가 긍정적임을 의미한다. 이 도구는 영어로 제작되었기 때문에 본 연구에 사용하기 위해 도구번역 절차에 따라 국문으로 번역하여 사용하였다(Jones, Lee, Phillips, Zhang, & Jaceldo, 2001). 도구의 신뢰도는 Mä kinen 등(2009)의 연구에서 Cronbach's alpha 계수 .71이었고, 본 연구에서 Cronbach's alpha 계수는 .90이었다.
2) 심전도 판독 및 제세동 시행 결정에 대한 지식
연구자가 도구 개발 절차(Lynn, 1986)에 따라 응급의학과 전문의 1인, 응급전문간호사 1인과 함께 심전도 판독 및 제세동 시행 결정에 대한 지식 측정 문항을 작성하였다. 심실세동과 무맥성 심실빈맥 각 3문항, 무수축과 무맥성 전기활동 각 2문항씩 총 10개의 문항으로 구성하였으며, 응답자는 그림으로 제시된 심전도 리듬의 이름을 주관식으로 답하고 제세동 시행여부는 ‘한다’, ‘안한다’, ‘모르겠다’ 중에서 선택할 수 있다. 문항의 내용 타당도 검증을 위해 응급의학과 전문의 2인, 응급전문간호사 2인, 응급실경력 10년 이상의 응급실 간호사 4인을 전문가 집단으로 구성하여 내용 타당도를 검증하였다. 내용 타당도 지수(content validity index, CVI)는 10개 문항 모두에서 0.8 이상으로 산출되어 모두 최종도구의 문항으로 선정하였다. 심전도 이름과 제세동 시행 여부에 모두 맞게 응답한 경우 1점, 둘 중 하나라도 틀리게 응답하거나 둘 다 틀리게 응답할 경우 0점을 부여해 총점 범위 0점에서 10점으로 점수가 높을수록 심전도 판독 및 제세동 시행 결정 지식이 높음을 의미한다. 본 도구의 신뢰도로 KR-20 계수는 .83 이었다.
3) 임상적 특성, 심폐소생술 관련 특성
선행연구(Warwick et al., 1995; Finn, 1996; Coady, 1999; Dwyer et al., 2007; Kim et al., 2008; Mä kinen et al., 2009; Chun et al., 2011; Lee & Jung, 2018; Kim, 2018; Vincelette et al., 2019; Kim & Kim, 2019)들의 결과를 토대로 대상자의 임상적 특성(직위, 부서, 현 병동 근무경력, 총 임상경력)과 심폐소생술 관련 특성(심정지 환자 목격 경험, 심정지 환자 목격 횟수, 심폐소생술 수행 경험, 심폐소생술 수행 횟수, 제세동 시행 경험, 제세동 시행 횟수, 심폐소생술 관련 교육을 받은 경험, 교육을 받은 횟수, 교육받은 방법, 심폐소생술 관련 자격증)을 조사하였다.
3. 자료수집 및 윤리적 고려
본 연구는 A대학교병원 기관연구윤리심의위원회의(institutional review board, IRB) 승인을 받은 후 진행하였다(승인번호: AJIRB-SBR-SUR-15-180). 자료 수집은 2015년 9월 21일부터 10월 12일까지 진행하였으며, 대상 병원의 간호부를 통해 설문조사 진행에 대한 사전 허락을 받은 후 연구자가 대상 간호단위를 직접 방문하여 설문지 250부를 배포하였다. 나이, 성별 등 대상자의 민감한 정보를 수집하지 않는 동의서 면제로 기관연구윤리심의위원회의 승인을 받았기 때문에 연구 참여 동의서는 제공되지 않았으며, 설문지에 포함된 연구 설명문을 읽은 후 연구에 참여하기를 원하여 설문지를 작성하면 연구 참여에 동의한 것으로 간주하였다. 연구 설명문은 연구 과정과 예상되는 불편함 및 혜택, 개인정보 등 민감한 정보는 수집하지 않으며 익명성을 보장한다는 내용을 서면으로 제공하였다.
4. 자료 분석방법
수집된 자료는 연구의 목적에 따라 SPSS/WIN version 22.0 프로그램을 이용하여 분석하였다. 대상자의 임상적 특성, 심폐소생술 관련 특성, 심전도 판독 및 제세동 시행 결정에 대한 지식, 제세동 시행에 대한 태도는 각각 빈도, 백분율, 평균, 표준편차를 이용해 기술통계로 제시하였고, 제세동 시행에 대한 태도의 관련요인 15개(직위, 부서, 현 병동 근무경력, 총 임상경력, 심정지 환자 목격 경험, 심정지 환자 목격 횟수, 심폐소생술 수행 경험, 심폐소생술 수행 횟수, 제세동 시행 경험, 제세동 시행 횟수, 심폐소생술 관련 교육을 받은 경험, 교육을 받은 횟수, 교육받은 방법, 심폐소생술 관련 자격증, 심전도 판독 및 제세동 시행 결정에 대한 지식)의 단변량 분석은 independent t-test, Mann-Whitney U test, one-way analysis of variance (ANOVA)와 Pearson's correlation coefficient를 이용하였다. 단변량 분석에서 유의한 예측변수들을 투입하여 최종적으로 제세동 시행에 대한 태도에 영향을 미치는 요인은 multiple linear regression을 이용하여 분석하였다. 유의 수준(p)은 .05로 설정하였다.
III. 결 과
1. 연구 대상자의 임상적 특성, 심폐소생술 관련 특성, 심전도 판독 및 제세동 시행 결정에 대한 지식
연구에 참여한 대상자는 일반간호사가 176명(83.0%)으로 가장 많았고, 부서는 외과계 중환자실이 81명(38.2%)으로 가장 많았으며, 현 병동 근무경력은 평균 약 40개월, 총 임상경력은 평균 약 67개월이었다. 심폐소생술 관련 특성으로 2명(0.9%)을 제외한 모든 대상자가 심정지 환자를 목격한 경험이 있다고 했고, 심폐소생술 수행 경험이 있는 간호사는 137명(64.6%), 제세동 시행 경험이 있는 간호사는 39명(18.4%)이었다. 1명(0.5%)을 제외한 모든 대상자가 최근 2년 이내 심폐소생술 관련 교육을 받은 경험이 있다고 답했고, 교육 방법은 실습이 포함된 교육이 198명(93.8%)으로 가장 많았다. 심폐소생술 관련 자격증은 없는 사람이 69명(32.5%), 기본심폐소생술 자격증만 있는 대상자가 61명(28.8%), 전문소생술 자격증을 소지하고 있는 대상자가 82명(38.7%)이었다. 심전도 판독 및 제세동 시행 결정 지식은 총점이 10점 만점에 평균 7.67±2.55이었고, 최저 0점에서 최고 10점의 점수 분포를 보였다. 심전도 리듬에 따른 정답률은 무수축 관련 문항이 89.2%로 가장 높았고, 심실세동 관련 문항이 67.1%로 가장 낮았다. 그 외 자세한 기술통계는 표로 제시하였다(Table 1).
2. 제세동 시행에 대한 태도
제세동 시행에 대한 태도는 총점 최대 91점 중 평균 61.37±13.68점으로 나타났다. 부정적인 문항 중 ‘나는 우리가 가지고 있는 장비로 제세동 하는 것을 주저한다’, ‘만약 환자가 죽으면 그로 인해 내가 죄책감을 느낄 것 같아서 제세동을 주저한다’, ‘나는 이 상황을 앞장서서 지휘하고 싶지 않아 제세동을 주저한다’가 평균 5점 이상으로 나타나 상대적으로 높았고, ‘나는 내가 심전도 리듬을 정확히 읽었는지 확신이 서지 않아 제세동을 주저한다’ 문항이 가장 낮았다. 긍정적인 문항 중에는 ‘나는 제세동을 시행할 수 있는 능력이 있다’가 가장 높았다. 각 문항별 자세한 점수는 표로 제시하였다(Table 2).
3. 임상적 특성, 심폐소생술 관련 특성, 심전도 판독 및 제세동 시행 결정에 대한 지식에 따른 제세동 시행에 대한 태도의 차이 및 상관관계
임상적 특성, 심폐소생술 관련 특성, 심전도 판독 및 제세동 시행 결정에 대한 지식에 따른 제세동 시행에 대한 태도 차이는 Table 3과 같다. 단, 심폐소생술 교육방법은 하위 그룹 대상자수가 13명으로 중심극한정리에 따라 정규성 가정을 만족하지 못하므로 비모수 분석 방법인 Mann-Whitney U test를 이용해 분석하였다.
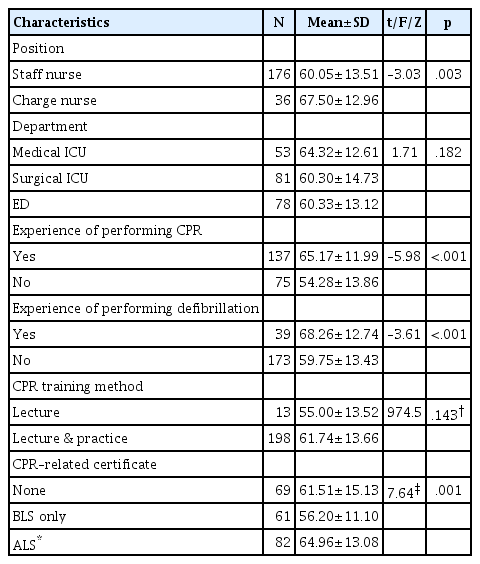
Univariate Analysis of Nurses' Attitudes towards Nurse–led Defibrillation according to General Characteristics (N=212)
책임간호사(67.50±12.96)가 일반간호사(60.05± 13.51)보다 제세동 시행에 대해 긍정적이었고(t=−3.03, p=.003), 심폐소생술 수행 경험이 있는 대상자(65.17± 11.99)가 없는 대상자(54.28±13.86)보다 긍정적인 태도를 보였다(t=−5.98, p<.001). 또한 제세동 시행 경험이 있는 대상자(68.26±12.74)가 없는 대상자(59.75± 13.43)보다 긍정적이었고(t=−3.61, p<.001), 전문소생술 자격증이 있는 대상자(64.96±13.08)가 기본심폐소생술 자격증만 있는 대상자(56.20±11.10)보다 긍정적인 것으로 나타났다(F=7.64, p=.001).
임상적 특성, 심폐소생술 관련 특성, 심전도 판독 및 제세동 시행 결정에 대한 지식과 제세동 시행에 대한 태도 사이의 상관관계 분석에서는 현 병동 근무경력, 총 임상경력, 심정지 환자 목격 횟수, 심전도 판독 및 제세동 시행 결정 지식이 제세동에 시행에 대한 태도와 유의한 양의 상관관계가 있는 것으로 나타났다(Table 4).

Correlation between Nurses' Attitudes towards Nurse–led Defibrillation and General Characteristics (N=212)
심폐소생술 관련 특성 중 ‘심정지 환자를 목격한 경험’, ‘최근 2년 이내 심폐소생술 관련 교육을 받은 경험’은 1–2명을 제외한 대부분의 대상자가 경험이 있다고 응답하였기에 두 그룹의 평균을 비교하는 것은 무의미하다고 판단하여 제세동 시행에 대한 태도 비교에서 제외하였다.
4. 제세동 시행에 대한 태도에 영향을 미치는 요인
제세동 시행에 대한 태도에 영향을 미치는 요인을 확인하기 위하여 대상자의 임상적 특성, 심폐소생술 관련 특성, 심전도 판독 및 제세동 시행 결정에 대한 지식 세 개의 분류로 나누어 위계적 다중회귀분석을 실시하였다. 예측 변수로는 앞서 기술한 대상자의 임상적 특성, 심폐소생술 관련 특성, 심전도 판독 및 제세동 시행 결정에 대한 지식에 따른 제세동 시행에 대한 태도 차이 분석과 상관관계분석에서 통계적으로 유의미한 결과를 보인 변수만을 투입하였다. 또한 전체 대상자 중 2명을 제외한 모든 대상자가 심폐소생술을 목격한 경험이 있다고 하였으나, 그 중 166명의 대상자만이 예측 변수로 투입할 심정지 목격 횟수에 응답했기 때문에 이들 166명에 대한 자료만 분석하였다.
독립변수에 대한 회귀분석의 가정을 검정하기 위하여 다중공선성과 잔차, 특이값을 진단하였다. 독립변수들 간 다중공선성의 문제를 확인한 결과 상관관계는 −.001∼.533으로 0.8 이상인 설명변수가 없어 예측변수들이 독립적임이 확인되었으며, 공차한계(tolerance)는 .554∼.922로 모두 0.1 이상이었고, 분산팽창지수(variance inflation factor, VIF)도 1.084∼1.804로 모두 10보다 크지 않으므로 다중공선성에는 문제가 없는 것으로 나타났다. 잔차의 가정을 만족하기 위한 검정 결과 잔차의 선형성, 정규성, 등분산성의 가정도 만족하였으며, 특이값을 검토하기 위한 Cook's distance의 최대값은 .069로 1을 초과하는 값이 없었고, Durbin-Watson 통계량이 2.101로 자기 상관성이 없는 것으로 나타났다. 따라서 회귀식의 가정이 모두 충족되었다.
다중회귀분석 1단계에서 임상적 특성인 직위, 현 병동 근무경력, 총 임상경력을 더미변수로 처리하여 입력한 결과 이들 변수는 제세동 시행에 대한 태도를 17.2% 설명하였고(F=11.19, p<.001), 2단계로 심폐소생술 관련 특성인 심정지 환자 목격횟수, 심폐소생술 수행 경험, 제세동 시행 경험, 전문소생술 자격증 소지 여부를 더미변수 처리하여 추가 입력한 결과 설명력은 30.1%이었다(F=9.70, p<.001). 마지막 3단계로 심전도 판독 및 제세동 시행 결정에 대한 지식을 추가 입력한 결과 제세동 시행에 대한 태도에 대한 설명력은 33.2%이었다(F=9.75, p<.001). 심폐소생술 수행 경험이 있는 경우(β=.23, p=.003), 심전도 판독 및 제세동 시행 결정에 대한 지식이 높을 수록(β=.19, p=.007), 현 병동 근무경력이 높을 수록(β=.17, p=.043) 제세동 시행에 대한 태도에 긍정적 영향을 미치는 것으로 나타났다(Table 5).
IV. 논 의
제세동 시행에 대한 태도의 부정적인 문항 중 ‘나는 우리가 가지고 있는 장비로 제세동 하는 것을 주저한다’가 5.76점으로 가장 높게 나타났는데, Mä kinen 등(2009)의 연구에서도 이 문항의 평균 점수가 5.0으로 부정적인 문항 중 두 번째로 높다. 병원에서 사용하는 제세동기는 대체로 수동 제세동기이므로 본 연구의 대상자들은 수동 제세동기 사용을 주저하는 것으로 생각되지만 해당 문항의 결과만으로 수동 제세동기 사용을 왜 주저하는지 구체적인 이유는 알기 어려워 이에 대한 추가 연구가 필요하다. 수동 제세동기 대신 자동 제세동기를 사용하는 것으로 기관 내 심폐소생술 지침을 변경함으로써 심정지 발생 초기에 제세동 시행에 대한 간호사의 부담을 줄일 수 있을 것이다(Mä kinen et al., 2009). 자동 제세동기는 심전도를 판독할 필요가 없기 때문에 간호사들이 더 자신감을 가지고 사용할 수 있는데(Kä llestedt, Berglund, Herlitz, Leppert, & Enlund, 2012), 실제 수동 제세동기 대신 자동 제세동기를 사용하는 교육 프로그램을 시행한 후 심정지 환자의 생존 퇴원율이 높아지기도 하였다(Zafari et al., 2004).
국내외의 선행연구 중 대상자의 특성에 따른 제세동 시행에 대한 태도의 차이를 비교한 연구는 찾기 어려워 직접적인 비교를 할 수 없지만 심폐소생술에 대한 선행 연구의 결과와 간접적으로 비교를 해 볼 수 있다. 본 연구에서는 간호사의 직위, 심폐소생술 경험, 제세동 경험, 심폐소생술 관련 자격증 종류에 따라 제세동 시행에 대한 태도의 차이가 있었고, 현재 일하는 병동의 근무경력, 전체 임상경력, 심정지 목격횟수 등이 제세동에 대한 태도와 유의한 상관관계를 보였다. 심폐소생술과 관련된 선행연구에서도 경험에 따라 태도의 차이를 보여 본 연구의 결과를 뒷받침한다(Vincelette et al., 2018a). 이상의 변수들은 모두 경험과 관련된 것으로 간호사로서 임상에서 얻은 다양한 경험, 심폐소생술과 관련된 경험이나 교육을 받은 경험이 긍정적인 태도를 형성하는데 영향을 주었을 것으로 생각할 수 있다(Han, 2016).
심전도 판독 및 제세동 시행 결정 지식이 제세동 시행에 대한 태도와 양의 상관관계를 보인 결과도 선행 연구들과 유사하다(Lee & Jung, 2018). 본 연구에서 말하는 제세동은 심전도 판독이 필요한 수동 제세동이므로 이와 관련된 지식은 긍정적인 태도 형성에 반드시 필요한 요소로 볼 수 있다.
심폐소생술 수행 경험이 있는 경우, 심전도 판독 및 제세동 시행 결정 지식이 높을수록, 응급실 및 중환자실 근무경력이 많을수록 간호사의 제세동 시행에 대한 태도가 긍정적인 것으로 파악되었다. 경험은 선행연구에서도 태도에 중요한 영향요인으로 언급하고 있는 변수로(Han, 2016; Vincelette et al., 2018a), 본 연구에서도 가장 영향력이 큰 것으로 나타났다. 교육이 태도나 수행에 긍정적인 영향을 미친다는 결과를 보여주는 선행연구가 있지만(McRae, Chan, Hulett, Lee, & Coleman, 2017), 반대로 교육의 효과를 보여주지 못한 경우도 있다. 교육을 받은 후 실제 사용할 기회가 없어 교육받은 술기 수행능력이 감소한다고 하였고(Heng & Wee, 2017), 소생술 교육프로그램을 시행한 후에도 여전히 간호사에 의한 조기 제세동 시행률이 저조하였다(Murphy & Fitzsimons, 2004). 그 이유로 교육 직후에는 높았던 자신감이 시간이 지남에 따라 점차 저하되기 때문이라고 하였는데, 반대로 교육 후 실제 심정지 상황을 겪은 일부 대상자들은 자신감이 저하되지 않았다고 하였다. 이상의 선행연구 결과는 실제 경험이 얼마나 중요한 역할을 하는지 보여주는 것으로 본 연구에서 경험이 가장 큰 영향력을 나타낸 결과를 뒷받침한다. 실제 심폐소생술이 수행되는 현장에서 전문가의 지도하에 간호사가 직접 제세동을 시행하게 한다면 미래에는 지도 없이 혼자서 제세동을 시행할 수 있는 자신감을 줄 수 있을 것이다(Coady, 1999). 따라서 심정지 현장에 훈련된 간호사가 있다면 소생술 책임자는 직접 제세동을 하지 말고 간호사가 제세동을 시행하도록 격려하고 지지해야 한다(Coady, 1999). 이는 소생술 교육프로그램 설계에서도 고려해야 할 부분으로 교육받은 술기를 실제 상황에서 직접 시행해 볼 수 있는 기회를 제공하는 것까지 교육 계획에 포함시키는 것이 교육과 대상자의 실제 행위를 연결해주는 중요한 요소가 될 것이다.
심전도 판독은 전문소생술 과정 중 제세동을 시행하기 위한 기초적이고도 필수적인 지식이다(Holmberg et al., 2000). 교육을 통해 기본심폐소생술이나 전문소생술 등 자격증을 획득하는 것이 심폐소생술의 결과를 긍정적으로 향상시키는 것으로 알려져 있지만(Sodhi, Singla, & Shrivastava, 2011; Vincelette et al., 2018b), 본 연구에서 심폐소생술 자격증 소지 여부는 제세동 시행에 대한 태도에 유의한 영향력이 없는 것으로 나타났다. 이러한 결과를 심폐소생술에 대한 지식이 태도와 관련 있다는 선행연구(Lee & Jung, 2018; Kim, 2018), 그리고 빈맥성 부정맥에 대한 지식이 높을수록 제세동에 대한 자신감이 높은 것으로 나타난 선행연구의(Vincelette et al., 2018b) 결과와 종합해 보면 자격증 자체보다는 자격증을 획득하는 과정에서 얻은 지식이 더 중요한 역할을 하는 것으로 생각할 수 있다. 이는 본 연구의 결과를 뒷받침하는 것으로 반드시 심폐소생술 자격증 획득을 위한 정식 교육이 아니더라도 각 기관의 상황에 맞는 교육을 시행한다면 제세동 시행에 대한 간호사들의 태도를 긍정적으로 변화시킬 수 있을 것이다(Mä kinen et al., 2009).
본 연구의 대상자는 응급실 또는 중환자실 간호사로 현재 일하고 있는 간호단위에서의 경력이 제세동 시행에 대한 태도에 영향을 미치는 것으로 나타났다. 응급실이나 중환자실은 일반 병동에 비해 심정지 환자의 발생 빈도가 높아(Jeong et al., 2019) 상대적으로 심폐소생술을 경험했을 확률이 더 높으므로 앞서 기술했듯이 더 많은 경험이 긍정적인 태도 형성에 영향을 주었을 것으로 사료된다(Han, 2016).
본 연구는 몇 가지 제한점을 가지고 있다. 첫째, 연구대상자를 임의로 선정하였고, 병원간호사 중에서도 응급실과 중환자실 간호사만을 대상으로 하였으므로 연구결과를 일반화하는데 신중해야 한다. 본 연구에서는 대상자의 근무부서에 따른 제세동 시행에 대한 태도에 통계적 차이가 없었지만 응급실 간호사에 비해 일반병동 간호사의 심폐소생술 수행 자신감이 통계적으로 낮다고 보고한 선행연구(Lee & Jung, 2018)의 결과를 고려할 때 근무 대상자를 확대하여 근무부서에 따른 차이도 분석하는 후속 연구가 필요하다. 둘째, 심전도 판독 및 제세동 시행 결정에 대한 지식 도구는 심전도 판독 및 제세동 시행 여부에 관한 지식 내용의 일부이므로 복잡한 전체 심정지 상황에서의 지식 파악에 제한점이 있다.
그럼에도 불구하고 본 연구는 응급실 및 중환자실 간호사의 제세동 시행에 대한 태도에 영향을 미치는 요인을 분석하여 긍정적인 태도 형성에 필요한 요소들을 확인하였다는데 그 의의가 있다. 이를 토대로 향후 병원 간호사의 제세동 시행에 대한 긍정적인 태도 형성 및 간호사에 의한 조기 제세동 시행률을 높이기 위한 교육 프로그램 및 기관의 정책 수립에 기초 자료로 활용할 수 있을 것이다.



