전문간호사가 주도하는 급성대동맥증후군 환자의 병원간 다이렉트 전원(direct interhospital transfer)의 임상 결과
Clinical Outcomes of Direct Interhospital Transfers of Patients with Acute Aortic Syndrome Led by Advanced Practice Nurses
Article information
Trans Abstract
Purpose
This study aimed to evaluate the clinical outcomes of direct interhospital transfers (IHTs) of patients with acute aortic syndrome (AAS) led by advanced practice nurses (APNs).
Methods
From September 2014 to June 2017, the study retrospectively investigated 183 patients with AAS who were transferred to a high-volume tertiary hospital.
Results
One hundred forty-eight (81%) patients were admitted through direct IHTs, and 35 (19%) patients were admitted through non-direct IHTs. The direct IHT group had a significantly shorter time from symptom onset to hospital arrival than the non-direct IHT group (11.4 vs. 32.1 h, p=.043). There were no significant differences in other clinical outcomes, such as peri-transfer status, mortality, hospital length of stay, and readmission, between the two groups. In the direct IHT group, 55% of transfers were led by APNs. There was no significant difference in outcomes between APN- and physician-led transfers.
Conclusions
Implementation of direct IHTs markedly shortened the time from symptom onset to hospital arrival in patients with AAS. Finally, direct IHTs can potentially improve the outcomes of patients with AAS, a condition with time-dependent mortality and morbidity. In addition, APNs can effectively lead the direct IHT of patients with AAS.
I. 서 론
1. 연구의 필요성
급성대동맥증후군(acute aortic syndrome, AAS)은 대동맥의 내막을 포함한 대동맥 벽에 생긴 급성질환으로서 대동맥박리, 유증상 대동맥류, 유증상 대동맥벽내 혈종 및 대동맥 관통 궤양을 포함한 동일한 병태생리를 갖는 질환군이다(Manzur et al., 2017). AAS는 초기 24시간 내에 사망률과 이환율이 높아 즉각적인 검사와 치료를 필요로 하는데 특히 수술이 필요한 Stanford 타입 A형 대동맥박리의 경우 1시간 경과할 때마다 사망률이 1%씩 증가한다(Meszaros et al., 2000). 파열성 복부대동맥류의 경우 병원에 도착하더라도 40~70%의 환자가 사망하고, 수술을 받더라도 사망률이 50%이상에 달한다(Wong & Milner, 2016).
그러나 모든 의료기관이 AAS 환자를 통합적이고 전문적으로 관리할 수 없기 때문에 다학제 시스템과 인프라가 갖춰진 전문기관으로의 신속한 병원간 전원(inter-hospital transfer, IHT)이 필요하다(Manzur et al., 2017). 중증도가 높은 IHT 환자들은 직접 입원한 환자 보다 재원 일수, 비용, 사망률 등이 더 높다는 보고도 있다(Golestanian, Scruggs, Gangnon, Mak, & Wood, 2007). 하지만 AAS의 경우 입원 방식과 상관없이 치료 경험이 많은 병원(high volume hospital)이 치료 경험이 적은 병원(low volume hospital)에 비해 사망률을 절반 가까이 줄일 수 있기 때문에 IHT로 인해 치료가 지연될지라도 우수한 치료를 받을 수 있는 전문화된 병원으로 전원을 권고하고 있다(Merlo et al., 2016). 이에 보다 빠르게 환자가 전원될 수 있는 시스템 구축이 필요하다.
IHT 시 환자가 응급실을 경유하게 되는 경우 전원 환자의 치료까지 소요되는 시간이 길어질 수 있어 응급실을 거치지 않고 치료실로 직접 이동시키는 방법을 병원간 다이렉트 전원(direct interhospital transfer, direct IHT)이라고 한다(Anderson et al., 2015). 선행연구들에 따르면 의료기관 내에 핫라인, 전문 치료팀, 이송팀 등을 만들고 AAS 환자를 중환자실로 직접 전원시키는 방식 등 direct IHT 프로토콜을 적용한 후 환자의 이동 시간 단축, 사망률 감소, 재원기간 감소 등 치료 결과가 개선되었다고 보고하고 있다(Aggarwal et al., 2014; Moats & Richard, 2017). Direct IHT의 핵심요소는 초기 전원 응답 담당자, 침상 운영 조정자와 신속한 이송팀이며, 초기 전원 요청에 대한 응답에 따라 전원 프로세스 시간과 만족도가 달라진다(Newton & Fralic, 2015). 초기 전원 응답 담당자가 전원 후 치료를 담당할 전문의나 진료과 담당자일 경우 전원 결정에 소요되는 시간이 짧아지고 더 정확하게 환자파악이되어 최선의 진료를 받을 수 있으며(Choi et al., 2014), 응급실을 거치지 않고 직접 치료실로 입원할 경우 치료까지 이르는 시간을 감소시키고 사망률을 낮출 수 있다(Anderson et al., 2015). 미국에서는 AAS 환자의 direct IHT 진행 시 진료과 담당자로 중환자 전문간호사가 활동하면서 전문의와 같이 직접 전원을 수락하고 시스템을 활성화 시키는 업무를 하고 있다(Aggarwal et al., 2014; Manzur et al., 2017). 이러한 경험을 바탕으로 2017년 미국 서부혈관학회에서 AAS 질환 중 하나인 파열성 복부대동맥류 환자를 적절히 치료하기 위해 병원간 전원에 대해 진단, 전원 전후 환자 관리, 전원 프로세스 등 15가지 direct IHT에 대한 가이드라인을 발표하였다(Mell, Starnes, Kraiss, Schneider, & Pevec, 2017).
아직까지 국내에서는 AAS 환자 전원에 대한 표준화된 가이드라인이 없는 상태지만, 최근 AAS 치료 경험이 많은 국내 일부 병원에서 direct IHT 시스템을 도입하려고 노력하고 있다. 본 연구병원도 선행연구를 바탕으로 2014년 9월부터 AAS direct IHT 시스템을 가동하기 시작했다. 전원 담당자는 진료과 전문의와 심장뇌혈관병원에서 AAS 환자를 담당하는 전문간호사가 교대로 담당하고 있는데, 전원을 의뢰하는 병원의 의료인과 핫라인 직통전화로 전원을 의뢰 받고 있다. 전화로 확인된 환자 상태, 처치 내용, 검사결과에 따라 전원 담당자는 예상 치료팀을 활성화시키며, 가능한 환자를 응급실을 거치지 않고 중환자실이나 수술실로 바로 입원시키고, 필요 시 마취의와 수술지원 인력 등 응급 수술팀을 활성화시켜 치료를 진행할 수 있도록 시스템을 가동한다. 이렇듯 direct IHT 시스템을 운영 중이지만 아직도 일부 환자들은 전원 담당자와 연락 없이 전원되기도 한다.
이에 AAS direct IHT 시스템을 가동하고 있는 본 연구병원에서 direct IHT 이용 실태 및 이용에 따른 환자의 임상 결과를 알아보고자 한다. 또한 전원 담당자인 전문의와 전문간호사간 임상 결과도 차이가 있는지 비교하고자 한다. 지금까지 AAS direct IHT 시스템 적용 결과에 대한 국외 보고들은 일부 있지만, 아직까지 국내에서는 적용 실태에 대한 보고는 없는 실정이다. 본 연구 결과를 통해 AAS 환자를 위한 국내 병원간 전원 시스템의 유용성과 전원 담당자로 전문간호사의 활용가능성에 대한 비판적 근거를 마련하고자 한다.
2. 연구의 목적
본 연구의 목적은 AAS로 내원한 환자 중 direct IHT 시스템 이용에 따른 임상 결과를 확인하고, direct IHT 시스템을 이용한 경우 전원 담당자에 따른 차이가 있는지도 비교하여, AAS 환자를 위한 전원관련 프로토콜 정립을 위한 기초 자료를 제공하고자 한다. 구체적인 목적은 다음과 같다.
1) direct IHT 시스템 이용 실태와 이용 여부에 따른 대상자의 임상적 특성과 임상 결과를 비교한다.
2) direct IHT 시스템을 이용한 환자 중 전원 담당자에 따른 대상자의 임상적 특성과 임상 결과를 비교한다.
Ⅱ. 연구방법
1. 연구설계
AAS direct IHT 시스템의 효과를 파악하기 위하여 AAS로 본 연구 병원에 전원된 환자에 대해 의무기록을 토대로 direct IHT 시스템 이용 여부에 따른 임상 결과를 비교한 후향적 코호트 연구이다.
2. 병원간 다이렉트 전원
병원간 다이렉트 전원(direct IHT)은 환자가 응급실을 거치지 않고 치료실로 직접 이동시키는 방법으로(Anderson et al., 2015), 본 연구병원에서는 진료과 전문의나 전문간호사가 전원 전용 핫라인 직통전화로 전원을 의뢰하는 병원 의료진과 직접 연락을 주고 받은 후 전원을 결정하여, 응급실을 거치지 않고 중환자실 또는 수술실로 입원시키는 시스템을 의미한다. 진료과 전문의는 진료 및 수술 등으로 인해 24시간 핫라인에 응답하기 어렵기 때문에(Choi et al., 2014) 평일 주간에는 전문간호사가, 그 외 평일 야간과 주말 및 휴일에는 진료과 전문의가 교대로 담당한다. 핫라인 응답자는 환자 정보 수집, 전원 결정, 치료팀 및 응급 수술팀 활성화 등 direct IHT를 주도한다.
3. 연구대상
2014년 9월부터 2017년 6월까지 서울시 소재 일개 상급종합병원에서 IHT를 통해 입원한 AAS 환자를 대상으로 하였다. 총 241명의 AAS 환자가 전원을 시도하였는데 그 중 44명은 전원에 실패하였고, 14명은 AAS가 의심되었으나 아닌 것으로 진단되어 제외되어 최종적으로 183명의 자료가 분석되었다. 이 중 direct IHT 시스템을 이용한 환자가 148명이었고, 전원 받을 병원의 동의 또는 수용 여부에 대한 확인 없이 연구병원으로 전원이 진행된 non-direct IHT 환자가 35명이었다. 최종 183명의 대상자에 대해 G-Power 3.1 program을 이용하여 Mann-Witney test 에서 효과크기 .5, 유의수준 .05, 양측검정에 대한 사후 검정력을 계산한 결과 73.4% 의 검정력을 갖는 것으로 나타났다. Direct IHT 시스템을 이용한 환자는 다시 전문간호사가 담당한 환자 81명과 전문의가 담당한 환자 67명으로 나누어 분석하였다.
4. 연구도구
1) 대상자의 임상적 특성
대상자의 임상적 특성은 본 연구병원으로 전원 시 기록된 일반적 특성, 질병관련 특성, 이송관련 특성을 조사하였다. 일반적 특성으로 나이와 성별을, 질병관련 특성으로 진단명, 동반 질환의 중증도, 연구 병원 도착 당시의 불안정 상태를 포함하였다. 진단명은 병변 부위 및 범위에 따라 분류하고 치료방침을 결정하는데 유용한 Stanford 분류법이 보편적으로 사용되는데, 이 분류법에 따라 A형 대동맥박리, B형 대동맥박리, 대동맥류, 대동맥벽내 혈종 및 대동맥 관통 궤양의 4가지로 구분하였다(Manzur et al., 2017; Nienaber, 1999). 동반질환의 중증도는 혈관외과학회에서 개발하고 Chaikof 등(2002)이 수정한 Society for Vascular Surgery Comorbidity Severity Score (SVSCSS) 도구를 사용하였는데, 이는 심장질환, 호흡질환, 신장질환에 대해 동반질환 없음, 경증, 중등증, 중증으로 구분하고 고혈압, 나이를 반영하여 점수를 매겨 측정하는 도구로서 최소 0점에서 최대 30점까지 분포하며 점수가 높을수록 사망률이 상승함을 의미한다. 연구병원에 도착 당시의 불안정 상태는 Knaus, Draper, Wagner와 Zimmerman (1985)이 보고한 APACHE II (Acute Physiologic and Chronic Health Evaluation II)로 평가된 점수를 이용하였다. APACHE II는 첫 24시간 내 측정된 급성 생리적 변수들과 나이, 과거 건강상태, 글라스고 혼 수척도로 구성된 도구로 최소 0점에서 최대 71점까지 분포한다.
이송관련 특성에 대해서는 전원을 의뢰한 의료기관의 등급 및 지역, 전원 요청자(연구병원으로 전원을 희망한 자), 이송 수단, 경유 병원 수, 전원 담당자를 포함하였다.
2) 임상 결과
임상 결과로는 대상자의 증상 발현부터 연구병원 도착까지 소요된 시간, 연구병원 도착부터 수술 또는 혈관내 시술을 받을 때까지 소요된 시간과 전원 후 치료방법, 총 재원기간, 전원 후 30일 이내 사망 여부, 퇴원 후 30일 이내 재입원 여부를 포함하였다.
5. 자료수집 방법
본 연구는 연구병원의 임상시험심사위원회(institutional review board)의 승인(승인번호 2017-07-122)을 받은 후 자료를 수집하였다. 자료수집은 direct IHT를 담당하는 4명의 전문간호사에 의해 의무기록과 전원 결과 조사지를 통해 수집되었다. 자료수집 초기에 4명의 연구자가 각각 분류한 내용이 서로 일치하는지를 검토하였고 불일치된 내용에 대해 토의를 통해 합의하는 과정을 거쳤고, 각자 분류한 자료가 모두 일치할 때까지 자료를 교차 검토하였다. 수집된 자료는 AAS direct IHT 전원을 담당하고 있는 전문간호사 1인이 최종적으로 정리하였다.
6. 자료분석 방법
수집된 자료는 SPSS 22.0 프로그램을 이용하여 유의수준 .05 수준에서 분석하였으며, 후향적 자료의 특성상 기록이 누락된 자료는 제외하고 분석하였다. 서술적 통계는 빈도와 백분율, 연속형 변수에 대해서는 정규분포를 하지 않아 중앙값과 사분범위로 산출하였다. 그룹간 임상결과에 대한 차이를 파악하기 위하여 연속형 변수에 대하여 Mann-Whitey test, 범주형 변수에 대해서 Chi-square test와 Fisher’s exact test 로 분석하였다.
Ⅲ. 연구결과
1. Direct IHT 시스템 이용 여부에 따른 대상자의 임상적 특성
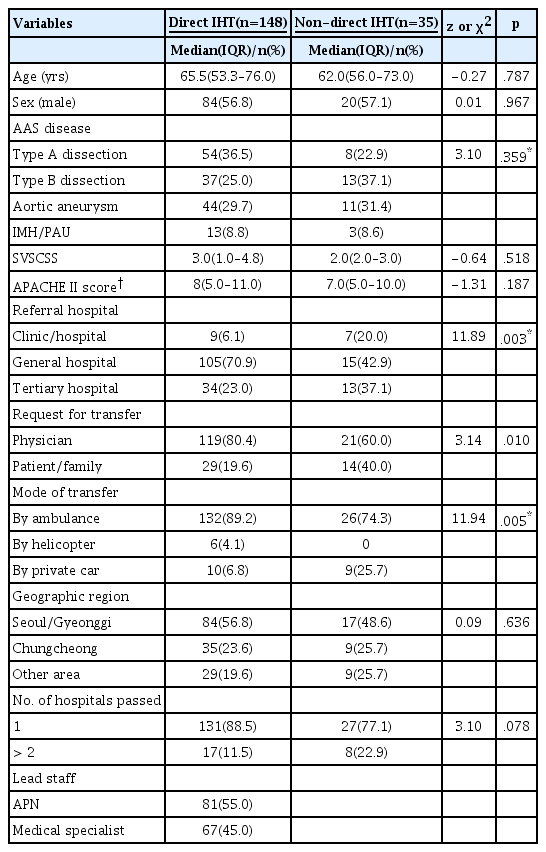
AAS 환자의 병원간 전원 중 direct IHT 시스템 이용 여부에 따른 대상자의 임상적 특성은 Table 1과 같다. 연령은 direct IHT 군은 중위수 65.5세, non-direct IHT 군은 62.0세이었고(z=-0.27, p=.787), 남성은 56.8%와 57.1%이었다(z=0.01, p=.967). 질병관련 특성 중 진단명은 direct IHT 군에서는 A형 대동맥박리가 36.5%, non-direct IHT 군에서는 B형 대동맥박리가 37.1%로 가장 높은 비율을 보였으나, 통계적으로 유의한 차이는 없었다(z=3.10, p=.359). 환자의 중증도 지표인 SVSCSS (3 vs. 2점, p=.518)와 APACHE II score (8 vs. 7점, p=.187)도 두 군간 유의한 차이가 없었다.
이송관련 특성 중 전원을 의뢰한 의료기관의 등급은 direct IHT 군에서는 종합병원의 비율이 70.9%, 상급종합병원이 23.0% 이고, non-direct IHT 군에서는 종합병원이 42.9%, 상급종합병원이 37.1%로 두 군간 유의한 차이를 보였다(χ2=11.89, p=.003). 전원 요청자로 의사의 비율이 direct IHT는 80.4%, non-direct IHT는 60.0%이었고(χ2=3.14, p=.010), 이송 수단 중 앰뷸런스의 비율이 direct IHT 군이 89.2%로 non-direct IHT 군은 74.3%로 두 군간 유의한 차이를 보였다(χ2=11.94, p=.005). 반면, 경유 병원 수는 두 군간 차이가 없었다(p=.078).
2. Direct IHT 시스템 이용 여부에 따른 임상 결과
두 군간 대상자의 증상 발현부터 연구병원 도착까지 소요된 시간은 각각 11.4시간, 32.1시간으로 direct IHT 군이 non-direct IHT 군에 비해 유의하게 짧았다(z=-2.02, p=.043). 연구병원 도착부터 수술 또는 혈관내 시술을 받을 때까지 소요시간은 direct IHT 군이 1.2시간 더 짧았으나 두 군간 통계적으로 유의한 차이가 없었다(z=-1.09, p=.275). 치료 방법으로는 수술 또는 혈관내 시술의 비율이 direct IHT 군에서 69.6%로, non-direct IHT 군의 48.6%에 비해 통계적으로 유의하게 많았다(z=5.54, p=.049).
재원기간(p=.174), 전원 후 30일 이내 사망(p>.999), 30일 이내 재입원(p>.999)은 두 군간 차이가 없었다(Table 2).
3. 전원 담당자에 따른 대상자의 임상적 특성
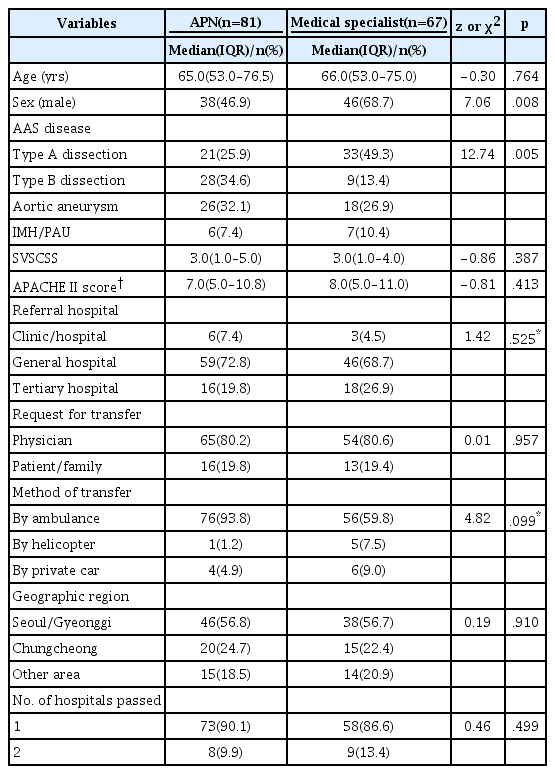
대상자의 일반적 특성 중 남성의 비율은 전문간호사 군이 46.9%, 전문의 군이 68.7% 이었고(χ2=7.06, p=.008), 진단명은 전문간호사 군에서는 B형 대동맥박리가 34.6%, 전문의 군에서는 A형 대동맥박리가 49.3%로 가장 많은 비율로 두 군간 통계적으로 유의한 차이를 보였다(χ2=12.74, p=.005). 그 외 대상자의 중증도나 기타 이송관련 특성은 두 군간 유의한 차이가 없는 것으로 조사되었다(Table 3).
4. 전원 담당자에 따른 임상 결과
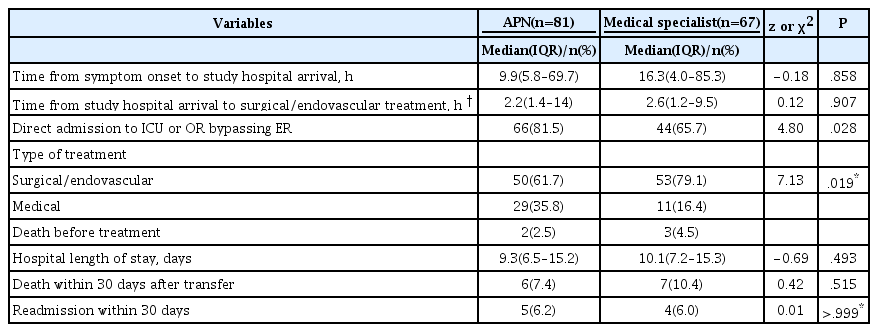
대상자가 연구병원에 도착 시 응급실을 거치지 않고 중환자실 또는 수술실로 바로 입원한 비율이 전문간호사 군은 81.5%로 전문의 군의 65.7%보다 통계적으로 유의하게 높았다(χ2=4.80, p=.028). 치료 방법 중 수술 또는 혈관내 시술을 받은 비율은 전문간호사 군이 61.7%, 전문의군은 79.1%로 전원 담당자에 따라 치료 방법이 유의한 차이를 보였다(χ2=7.13, p=.019). 그 외 증상 발현부터 연구병원 도착까지의 시간(9.9 vs. 16.3시간, p=.858), 연구병원 도착부터 수술 또는 혈관내 시술을 받을 때까지의 시간(2.2 vs. 2.6시간, p=.907), 재원기간(p=.493), 전원 후 30일 이내 사망(p=.515), 30일 이내 재입원률(p>.999)은 통계적으로 유의한 차이가 없었다(Table 4).
Ⅳ. 논 의
본 연구는 국내에서 AAS direct IHT 시스템을 가동하고 있는 병원에서 direct IHT 이용 실태와 이용에 따른 환자의 임상 결과 및 direct IHT시 전원 담당자인 전문간호사와 전문의 간 임상 결과를 비교하여 파악함으로써 임상에서 AAS 환자의 direct IHT 시스템 활성화 및 전원 담당자로서 전문간호사의 활용가능성을 규명하고자 시도되었다. 본 연구결과를 중심으로 다음과 같이 논의하고자 한다.
먼저 direct IHT 시스템 이용 여부에 따른 대상자의 임상적 특성을 확인한 결과, 두 군간 전원을 의뢰한 의료기관의 등급, 전원 요청자, 전원 이동 수단에서 유의한 차이를 보였다. 전원을 의뢰한 의료기관은 direct IHT 군에서는 종합병원이 70.9%로 non-direct IHT 군보다 약 1.7배 높은 비율이었다. 본 연구와 같이 국내에는 direct IHT 시스템 이용 여부에 따라 전원을 의뢰한 의료기관의 등급 차이를 조사한 연구가 없고, 국외는 국내 환자들과 전원 과정이 동일하다 할 수 없어 직접적인 비교는 어려우나 종합병원의 경우 AAS 환자의 치료 경험이 적기 때문에 상급의료기관인 본 연구병원으로 direct IHT을 더 많이 이용했을 것으로 생각된다. 또한 direct IHT 군의 임상적 특성이 direct IHT 여부에 영향을 미쳤을 가능성도 있다. 비록 통계적 차이는 없었지만 direct IHT 군에서 응급 수술이 필요한 A형 대동맥박리의 비율이 높았는데, 이것이 환자나 가족보다는 의사가 전원요청자인 경우가 상대적으로 많고, 앰뷸런스로 이송하는 비율을 높였을 것이다. 전원 후 치료 방법 중 direct IHT 군에서 수술 또는 혈관내 시술의 비율이 1.4배 더 높은 것도 대상자의 임상적 특성의 차이때문으로 생각된다. 동일한 질환은 아니지만 120분 이내에 관상동맥시술이 필요한 ST분절 상승 심근경색증의 경우 일반적 전원보다는 의료진과 직접 연락해서 혈관중재시술을 위해 혈관조영실로 바로 입실하는 비율이 78.2%로 높은 것으로 보고한 바(Anderson et al., 2015), 본 연구와 같이 대상자의 임상적 특성이 direct IHT 시스템 이용 여부에 영향을 주었을 것이다.
Direct IHT 시스템 이용 여부에 따른 임상 결과를 보면, 환자의 증상 발현부터 연구병원 도착까지 소요된 시간은 direct IHT 군에서 non-direct IHT 군보다 유의하게 짧고 수술 또는 혈관내 시술 치료의 비율이 높은 것으로 나타났다. 그러나 도착 시점에서부터 수술 또는 혈관내 시술을 받을 때까지 소요시간이나 재원기간, 전원 후 30일 이내 사망률과 재입원율은 차이가 없었다. 본 연구에서 전원 후 30일 이내 사망률은 direct IHT 시스템 이용 여부에 상관없이 모두 9% 미만이었다. 이는 국외에서 보고된 AAS 환자의 사망률이 8.5~49% (Coselli & Green, 2015; Meltzer, Connolly, Schneider, & Sedrakyan, 2017; Murana et al., 2016)인 것을 고려하면 매우 우수한 결과임을 알 수 있다. 병원간 전원은 전원 병원의 전문성 외에도 전원을 요청하는 의료인과 수용하는 의료인 사이에 정확한 의사소통, 수용하는 병원의 행정직원, 의사, 의료인 등의 협력 체계를 포함하는 등의 전원 결정 프로세스, 수술실, 중환자실, 마취의, 중환자실 간호사 등 물리적, 인적 자원을 확보하는 행정 시스템까지 갖추어져야 한다(Holland et al., 2017; Mell et al., 2017). 본 연구병원은 매년 30건 이상 AAS 수술을 시행하는 치료 경험이 많은 병원으로(Kwon, 2019), AAS direct IHT 시스템을 도입하면서 모든 구성원이 AAS 환자 치료의 중요성을 충분히 인식하고 있어 일단 AAS 환자가 병원에 도착하면 direct IHT 이용 여부와 상관없이 빠르게 대처하고 있기 때문이다. 미국의 Cleveland Clinic은 AAS 환자의 치료 결과를 개선하기 위해 집중화와 지역화 시스템 개발해서 적용한 결과, 전체 사망률이 19%에서 10%로, 수술 사망률이 10%에서 4%로 감소했다(Aggarwal et al., 2014). 이는 AAS 환자의 사망률을 줄이기 위해서는 개별 병원 단위의 direct IHT 시스템 정립을 위한 노력뿐 아니라 지역단위 더 나아가 국가적으로 다학제 시스템과 인프라가 갖춰진 전문기관으로의 신속한 전원이 필요함을 의미한다(Manzur et al., 2017; Merlo et al., 2016).
다음으로 direct IHT 시스템 전원 담당자에 대해 논의하겠다. 본 연구에서 AAS direct IHT 군 중 전원 담당자가 전문간호사인 경우가 55.0%인 것으로 나타났다. AAS를 담당하는 진료과 전문의는 진료와 수술 때문에 direct IHT 핫라인 전화를 24시간 응대하기는 현실적으로 어렵다(Choi et al., 2014). 이러한 문제를 해결하기 위해 미국의 Cleveland Clinic은 acute care nurse practitioner (ACNP)로 불리는 전문간호사가 심혈관 집중치료실 전문의와 직접 협의 하에 AAS 전원 시스템을 담당한다(Aggarwal et al., 2014). ACNP는 “생리학적으로 불안정하고 합병증에 매우 취약할 수 있는 급성, 치명적, 또는 복잡한 만성질환을 가진 환자”를 대상으로 의료와 간호 간의 범위를 넘나들며 일을 하고 있고(Blackwell & Neff, 2015), 팀 내 의사소통과 협력을 증진시키는 역할을 하고 있다(Kilpatrick, Lavoie-Tremblay, Ritchie, Lamothe, & Doran, 2012). 이에 본 연구병원에서도 AAS 환자를 돌보는 다학제팀에서 direct IHT 시스템을 만들 때 팀 내 전문간호사가 평일 주간, 그 외 시간에는 전문의가 전원 담당자 역할을 하기로 업무지침을 만들고, 전문간호사 직무기술서에도 전원 업무에 대한 명시를 해 두었다. 전문간호사는 전원을 의뢰하는 의료인으로부터 증상, 환자 상태, 처치 내용, 검사결과, 컴퓨터단층촬영 이미지 등을 전달받아 검사결과 및 환자 상태에 따라 심장외과, 혈관외과, 순환기내과 중 해당 전문의에게 보고하고, 응급수술이 필요한 경우 응급 수술팀을 가동하고, 이송시간 및 과정을 상의하고 응급실을 거치지 않고 직접 중환자실 또는 수술실로 입원시키는 업무를 하고 있다. 그 결과, 본 연구에서 대상자의 임상 결과를 살펴보면 전문간호사가 주도하는 direct IHT 군에서 전문의가 주도하는 군보다 응급실을 거치지 않고 중환자실 또는 수술실로 바로 입원하는 비율이 더 높은 것으로 나타났다. 이는 전문간호사의 부서간 의사소통 능력이 다른 의료진들보다 높기 때문에(Kilpatrick et al., 2012) 원무나 기타 부서간 조정이 더 용이했을 것으로 생각된다.
본 연구에서 direct IHT 담당자가 전문의인 경우가 45.0%이었는데, 이는 AAS 환자들이 평일 야간이나 휴일에 전원되었음을 의미한다. 일반적으로 평일 야간과 휴일에 입원한 환자의 사망률은 주간 및 주중에 입원한 환자에 비해 높은 경향, 즉 주말 효과(weekend effect)가 있다(Pauls et al., 2017). 본 연구에서는 대상자의 전원 당시 중증도점수(SVSCSS, APACHE II score)는 차이가 없었지만, 평일 야간이나 휴일에 전원된 전문의 군 환자들의 진단명을 살펴보면 수술이 필요한 A형 대동맥박리 환자가 49.3%로 전문간호사군의 25.9%보다 1.9배 더 많았고, 치료 방법으로 수술 또는 혈관내 시술을 받은 환자가 유의하게 많은 것으로 나타났다. 그러나 주말 효과에도 불구하고 치료를 미룰 수 없는 환자에 대하여 휴일에도 엄격하게 가이드라인을 준수하는 노력을 하면 주말 효과를 감소시킬 수 있으며, 이를 위해 야간과 주말에 수술실 및 혈관조영실 등 사용을 더욱 용이하게 하고 의료의 질을 보장할 수 있는 인력 보충이 필요하다(Khoshchehreh et al., 2016). 본 연구 병원의 주말이나 야간 인력이 평일 주간만큼 많지는 않지만 direct IHT 프로토콜을 잘 유지하고 있어 평일 야간과 주말을 담당하는 전문의 군이나 평일 주간을 담당하는 전문간호사 군 간 재원기간, 전원 30일 이내 사망률이나 재입원률은 차이가 없는 것으로 나타났다. 그렇지만 향후 AAS direct IHT 시스템을 좀 더 활성화 시키기 위하여 중환자실, 수술실, 및 혈관조영실의 가용성을 늘리기 위한 여러 가지 방법을 모색할 필요가 있다.
결론적으로 본 연구에서 환자의 진단명과 치료 방법에 차이가 있기는 하나 전문간호사가 주도한 환자군이나 전문의가 주도한 환자군 모두 임상 결과에 차이가 없어, 전문간호사는 전원 담당자로서 AAS direct IHT 시스템을 주도하기에 적합한 것으로 나타났다. 전문간호사는 의사의 업무 일부를 보조 또는 대체하는 다양한 진료지원인력 중 유일하게 법적으로 자격과 명칭에 대해 규정된 인력으로서 상급 실무 외에도 자문 및 협동 업무 활동이 많고 임상적 의사결정에 많은 시간을 할애하고 있으며, 의료진에게 전문적인 내용을 전달할 수 있는 인력이므로(Kim et al., 2018), 전원 담당자로서의 역할을 충분히 해 낼 수 있을 것으로 판단된다.
본 연구의 제한점은 일개 의료기관에 대해서 후향적으로 정보를 수집하였기 때문에 다른 기관이나 다른 질환에 일반화 할 수 없다. 또한 direct IHT 시스템을 이용하고자 하였으나 전원에 실패한 환자에 대한 정보가 없기 때문에 본 연구 대상자가 전원에 실패한 환자에 비하여 상대적으로 안정된 군으로 대표될 가능성이 있다. 본 연구병원의 direct IHT 시스템은 전원을 요청하는 의료인과 전원 후 치료를 담당할 의료인이 직접 의사소통을 하기 때문에 좀 더 정확한 정보를 전달받을 수 있다는 장점이 있지만 주로 전화에 의존하기 때문에 불안정한 AAS 환자의 실시간 상태, 모든 검사결과 및 컴퓨터단층촬영 이미지 등을 제공받는데 한계가 있을 수 있다. 미국의 The Heart Hospital Baylor Plano의 대동맥센터에서는 AAS direct IHT 시스템에 lifeIMAGE라는 클라우드를 기반으로 한 영상을 공유할 수 있는 기술을 도입하였는데, 이를 통해 전원을 요청하는 의료인이 영상을 업로드하면, 전원 후 치료를 담당할 의료인이 어디서든지 확인할 수 있어 치료를 신속 정확하게 제공할 수 있다(Moats & Richard, 2017). 이처럼 향후 환자의 정보를 효율적으로 공유할 수 있는 teleconsultation 등이 활성화된다면 정확한 진단과 치료계획, 불필요한 전원을 예방할 수 있을 것이다. 현재 보건복지부에서 의료기관 간에 진료정보교류사업을 확대 추진하고 있기 때문에(Ministry of Health and Welfare, 2019) 좀 더 효율적으로 환자의 정보가 전달될 수 있을 것으로 기대된다. 이외에 수술실, 중환자실, 마취의, 중환자실 간호사 등 물리적, 인적 자원을 확보하는 행정 시스템까지 갖추어야 할 것이다(Holland et al., 2017; Mell et al., 2017).
본 연구는 국내 direct IHT 시스템에 대한 최초의 보고이며, 특히 AAS는 모든 권역센터에서 24시간 치료체계를 갖추기 어렵고 결정적 치료가 불가능하기 때문에 권역 밖으로 전원을 허락한 예외 기준으로(Ministry of Health and Welfare, 2016) AAS direct IHT 시스템의 유용성과 전원 담당자로서 전문간호사의 활용가능성을 입증할 수 있는 첫 번째 근거가 될 것이다.
Ⅴ. 결론 및 제언
본 연구는 AAS 환자의 신속하고 전문적인 치료를 위한 direct IHT 시스템의 효과를 분석하여 국내에 점차 확산되고 있는 AAS direct IHT 시스템의 프로토콜을 개발하는데 기초 자료를 제공하고자 시행되었다. Direct IHT 시스템을 이용한 환자들의 증상 발현에서부터 병원 도착까지 소요된 시간의 단축에 유의한 차이가 있었다.
이상 연구결과를 바탕으로 AAS direct IHT 시스템 정립 및 효율적 운영을 위해서 아래와 같이 제언하고자 한다. 환자 정보의 효율적 전달, 수술실 및 중환자실 가용성 확대, 인력 확보 등 물리적 및 인적 자원을 확보하기 위한 행정 및 기술적 시스템에 대한 대책이 필요하다. 또한 direct IHT 중 발생할 수 있는 환자 안전 문제에 대한 연구도 필요할 것이다.